¿Bombo o esperanza? Vacunas nasales de COVID-19
Se acaban de destinar cinco billones de dólares a la Operación Next Gen con un objetivo: acelerar la creación de la próxima generación de vacunas y terapias de COVID-19, incluyendo las vacunas nasales (mucosas). Yo abogué por esto en la Casa Blanca, pero va a ser un camino complicado. Aquí les explico por qué.
¿Qué son las vacunas de mucosas?
Las vacunas de mucosas, como las que se administran en la nariz, estimulan la respuesta del sistema inmune en el mismo lugar en el que el virus entra en nuestro cuerpo—las vías respiratorias superiores (nariz, garganta, etc). En teoría, esto las haría mejores en reducir la transmisión y prevenir la infección que una vacuna inyectada.
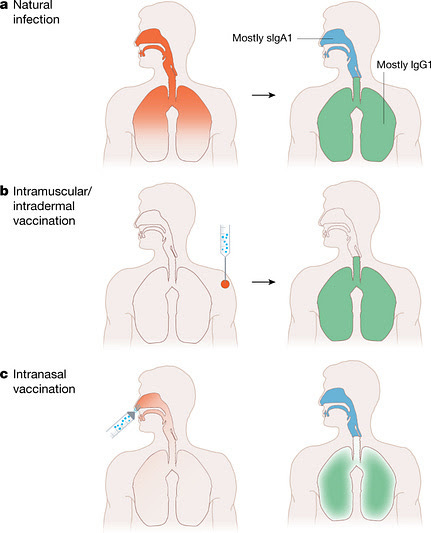
Suena genial ¿verdad?. Claro que sí. Pero hay importantes barreras científicas que superar antes de poder tener una vacuna nasal de COVID-19 para todos.
En breve, es muy difícil hacer una vacuna de mucosas que consiga el equilibrio necesario entre seguridad y eficacia. Hay una barrera en cada paso del proceso.
Reto #1: Estimular el sistema inmune
Los puntos de entrada en nuestro cuerpo (es decir, las superficies mucosas) responden de forma distinta a los estímulos que el cuerpo responde a amenazas internas (es decir, a una inyección de vacuna). Esto se debe a que la respuesta por defecto en nuestra puerta de entrada es la tolerancia. Nuestras mucosas entran en contacto constantemente con cosas inofensivas todo el tiempo, como polvo o comida, así que el umbral para generar una respuesta inmune es más alto.
Hay varias maneras en que los científicos han tratado de solucionar esto:
Dosis más altas. Al necesitar el sistema inmune más estímulo, se necesita una dosis más alta que con la vacuna inyectada.
Vacunas de virus vivos. Las únicas vacunas que tenemos ahora mismo son vacunas de virus vivos (piense en FluMist). Funcionan porque molestan lo suficiente al sistema inmune como para provocar una respuesta. Pero SARS-CoV-2 es tan habilidoso para mutar que existe el riesgo de que de una vacuna de virus vivo pueda empezar a circular y crear variantes.
Adyuvantes. Algunas vacunas usan adyuvantes– ingredientes que ayudan a estimular el sistema inmune. Pero no tenemos adyuvantes establecidos para las vacunas de mucosas. Se produjo una vacuna para gripe con adyuvante pero se retiró rápidamente porque causó (rara vez) parálisis de Bell.
“Prime and pull”. Algo así como “preparar y recuperar” —un nuevo abordaje para usar la vacuna nasal como dosis de refuerzo. Esto permitiría “recuperar y atraer” la respuesta de memoria a la nariz, que ya ha sido “preparada” por una primera dosis de la inyección. Sin embargo, nunca se ha usado en humanos una vacuna que funcione así.
Reto #2: Efectos secundarios
Incluso si averiguamos cómo estimular el sistema inmune, necesitamos tener en cuenta la inflamación. Piense en lo que ocurre en su brazo después de una vacuna (el calor, la hinchazón, el dolor). Podría ser más serio si eso ocurriese en su vía respiratoria.
Reto #3: Medir la eficacia
Es mucho más difícil valorar la eficacia
Laboratorio: los anticuerpos neutralizantes son lo más fácil de detectar, pero se necesitan otro tipo de pruebas de laboratorio para analizarlos en las mucosas, y los niveles necesarios para una buena protección no se conocen. Y no mencionemos, además, lo problemático de medir las células T.
Ensayos clínicos: es incluso más difícil de valorar la eficacia en un ensayo clínico dada la motivación añadida de reducir la transmisión. Analizarla es un reto en múltiples niveles (reclutar participantes, durabilidad de la protección, aspectos éticos).
Reto #4: Demostrar el beneficio adicional
¿Cuánto beneficio significativo añade al panorama de protección una vacuna nasal? Especialmente en un mundo en el que muchos se han infectado con SARS-CoV-2 (y por tanto tienen algo de inmunidad de mucosas).
El contrapunto obvio aquí serían los niños aún no infectados que se podrían beneficiar de forma única de una vacuna de mucosas, aunque es posible que se beneficien de la misma forma de una vacuna inyectada.
Reto #5: Discrepancia científica
Los partidarios de las vacunas de mucosas defienden que las IgA–la clase de anticuerpos más abundantes en las membranas mucosas–son importantes porque forman estructuras complejas que se unen a las variantes huidizas mejor que las IgG (los anticuerpos mayoritarios en la sangre). Lo que quiere decir que la protección frente a la infección podría ser mejor.
Sin embargo, los escépticos plantean un contraargumento importante. Aproximadamente 1 de cada 500 personas tienen una deficiencia de IgA. Es la inmunodeficiencia conocida más frecuente, y la mayor parte de la gente no presenta problemas por ello—lo que apunta a que la IgA no sea tan importante para la protección. Por el contrario, una deficiencia de IgG requiere generalmente terapia de reemplazo de anticuerpos y es una condición severa. Los anticuerpos IgG tienden a durar más que los IgA, lo que desafía la protección duradera de una vacuna de mucosas.
La comunidad internacional tiene vacunas de mucosas, pero…
Ya hay opciones. Por ejemplo, India y China tienen vacunas nasales. Sin embargo, su efecto sobre la transmisión está por demostrarse aún (lo que es en sí mismo un comentario decepcionante sobre su eficacia considerando el tiempo que llevan circulando). Además, estas vacunas no se han actualizado con la proteína espiga de Ómicron.
La gran mayoría de la investigación sigue en fase animal, que muestra resultados prometedores, pero sin ninguna garantía de que vayan a ser los mismos resultados en las personas.
Hemos hecho cosas difíciles
Cualquier cosa que reduzca la incidencia de infecciones y frene la transmisión de SARS-CoV-2 ofrece el potencial de un gran beneficio para la salud pública. Si eso se puede trasladar a otras enfermedades infecciosas sería maravilloso.
Además, una vacuna que se pueda administrar sin la necesidad de personal médico especializado es de gran valor en regiones dónde su presencia escasea, como se ha visto en las campañas de erradicación de la polio.
En resumidas cuentas
Aunque las vacunas de mucosas puedan ayudar, hay mucha incertidumbre. No deberíamos alabar su potencial más de la cuenta y sí reconocer los retos reales y animar a los científicos que están tratando de superarlos. La Operación Next Gen debería ayudar muchísimo, aunque el tiempo lo dirá.
Love, YLE y EN
Publicación como invitado por Edward Nirenberg, suscríbase aquí a su publicación habitual Deplatform Disease
Su Epidemiólogo Local (YLE) está escrito por la Dra. Katelyn Jetelina, MPH, PhD— doctora en epidemiología y bioestadística, esposa y madre de dos niñas pequeñas. De día, trabaja en un comité de expertos en política sanitaria y es consultora para un número de organizaciones, incluyendo los CDC. Por las noches escribe este boletín informativo. Su objetivo principal es “traducir” la ciencia de salud pública, en constante evolución, para que las personas estén bien preparadas para tomar decisiones basadas en datos científicos. Este boletín informativo es gratis gracias al apoyo generoso de los miembros de la comunidad YLE. Para contribuir a este esfuerzo, por favor suscríbase aquí.




