El poder de la ventilación y la filtración.
Después de dos años de debates politizados sobre el uso de mascarillas y tests de antígenos ganando terreno, por fin la ventilación y la filtración están recibiendo la atención que se merecen. Mejorar la calidad del aire en espacios interiores es una herramienta poderosa de mitigación que ha sido infrautilizada durante la pandemia. Algunas de las mejores medidas de salud pública ocurren en la sombra: una intervención a nivel institucional que de forma pasiva e invisible funciona a nivel individual.
Síndrome del edificio enfermo
El impacto del entorno en la salud se documentó por primera vez en 1791 por un médico inglés “que expuso a niños con tuberculosis al sol y la brisa del mar en el Royal Sea Bathing Hospital, en Kent, Inglaterra”. Durante la epidemia de gripe de 1918, se pensaba que el “aire rancio” era un caldo de cultivo para virus y hospitales para “tratamientos al aire libre “ se fueron levantando por todo el país”.
En los años 70, estas ideas se desarrollaron más allá del tratamiento y el concepto del “síndrome del edificio enfermo” se reconoció oficialmente. En este síndrome, los problemas de salud de las personas, como el cansancio, el picor de ojos y los dolores de cabeza están relacionados con el tiempo que pasan dentro de un determinado edificio. Hay muchas causas de síndrome del edificio enfermo, incluyendo los contaminantes interiores (como moquetas o fotocopiadoras), contaminantes externos (humo de vehículos, tuberías de ventilación), contaminantes biológicos (moho), y ….la ventilación inadecuada.
Desde entonces, son incontables los brotes de enfermedades infecciosas que se han relacionado con espacios interiores. Por ejemplo, un estudio del sarampión en China encontró que “los edificios de oficinas en ciudades concurridas son propensos a brotes masivos de sarampión”. En un influyente estudio, los científicos infectaron a los participantes con la gripe y encontraron que la transmisión era mucho más elevada en las habitaciones de hotel pobremente ventiladas que en en los laboratorios de investigación con una mejor circulación de aire. Otro estudio encontró que la ventilación era responsable de la extracción de aproximadamente el 50% de las microgotas de transmisión de la gripe en ambientes residenciales y del 80% en zonas públicas.
SARS-CoV-2
Al principio de la pandemia, la mayoría estaban preocupados por la transmisión por gotas respiratorias, pero los científicos aprendieron rápidamente que el vehículo principal de transmisión eran los aerosoles. El problema fue que la OMS, los CDC y el público tardaron un tiempo en cambiar la perspectiva. En julio de 2020, 239 científicos escribieron una carta a la Organización Mun. Pero hasta abril de 2021 la OMS y mayo de 2021 los CDC no cambiaron sus recomendaciones y reconocieron la transmisión por el aire respirado.
La diferencia entre las gotas de transmisión y los aerosoles es el tamaño y sus implicaciones. Las gotas son grandes (50-100 micrómetros), y por tanto son más pesadas. Las gotas pueden viajar unos 6 pies, y entonces caen al suelo por la gravedad. Por eso se impuso la distancia de 6 pies. La gente propaga gotas tosiendo y estornudando.
Los aerosoles, por otra parte, son mucho más pequeños ( <5 micrómetros) y más ligeros, así que se quedan suspendidos en el aire y flotan. Hay 100 veces más aerosoles que gotas. Y no necesitas toser o estornudar. Estos aerosoles se propagan al hablar. Estudios de laboratorio han demostrado que los aerosoles pueden permanecer en el aire hasta 16 horas. Así que hipotéticamente, una persona enferma no necesita estar en la habitación contigo. Han podido estar en la habitación antes y dejar partículas por todas partes.
La investigación ha demostrado que la ventilación y la filtración pueden hacer mucho por SARS-CoV-2:
Un estudio el pasado verano encontró que mantener las ventanas abiertas en una clase puede reducir 14.1 veces la transmisión de COVID19. Esto dependía mucho de la época del año (verano, primavera, invierno), del número de ventanas y la frecuencia con la que esas ventanas se abren.
Un estudio de Johns Hopkins encontró que los filtros HEPA eran responsables de una caída del 65% en la transmisión de COVID19.
Otro estudio encontró que un filtro HEPA es tan eficaz como dos ventanas parcialmente abiertas durante el día en invierno ( 2.5 veces menos transmisión). Dos filtros HEPA son más eficaces aún (4 veces menos transmisión).
Y, más recientemente, un análisis de datos en Italia encontró que la ventilación en las escuelas puede reducir el riesgo de infección hasta un 82%.
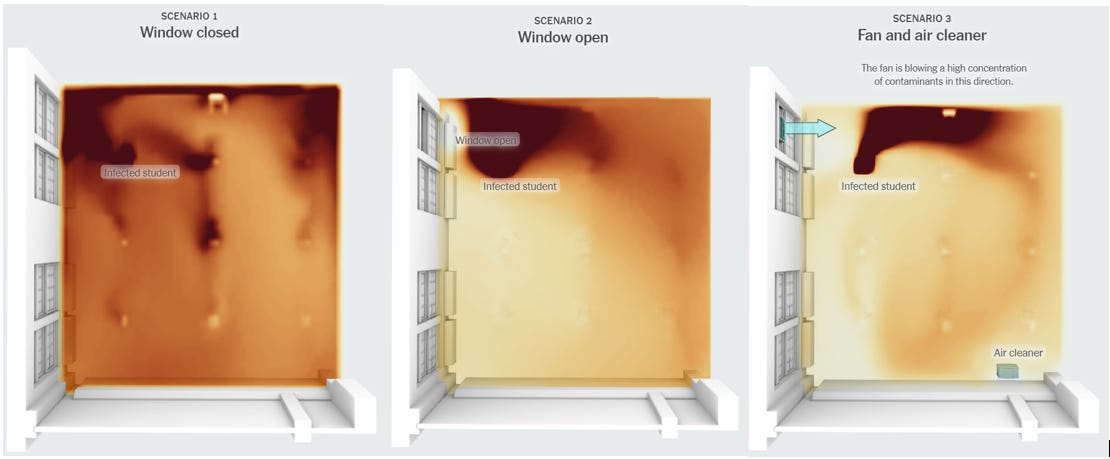
El New York Times hizo una buena demostración visual del impacto de una ventana abierta y de un ventilador/filtro de aire, en la imagen inferior.
¿Qué podemos hacer?
Todo el mundo debería abogar por la mejora de la ventilación en las escuelas y lugares de trabajo. Y sobre todo, porque se haga bien. Desgraciadamente, una investigación encontró que 2,000 escuelas repartidas por 44 estados habían instalado aparatos no probados que eran incluso un riesgo de polución en sí mismos.
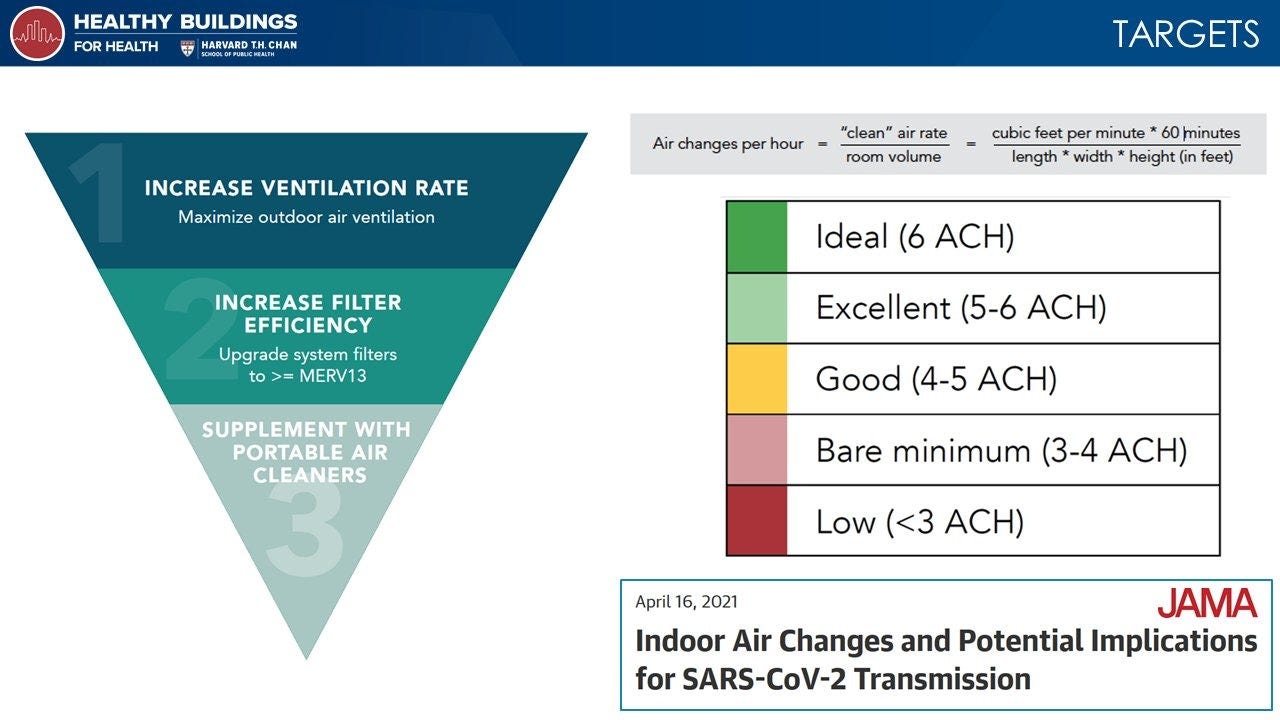
Como el artículo de JAMA apuntó el año pasado, hay dos cosas en las que los administradores de un edificio deberían enfocarse: 1) aumentar la ventilación; y 2) mejorar la filtración. La ventilación se consigue con unos 4-6 cambios de aire por hora (ACH) en pequeño volumen, en espacios interiores como clases, casas, u oficinas. (El umbral de 4-6 ACH está alineado con los estándares de control de infección en hospitales). Como se subraya en la página web Harvard’s Healthy Buildings for Health, cuantos más ACH mejor.
Los intercambios de aire se pueden hacer de tres formas:
Con ventilación exterior, como abrir una ventana.
Recirculando el aire que pasa por un filtro con un valor de informe de eficacia mínimo de 13 (MERV 13)
Pasando el aire por limpiadores de aire portátiles con filtros HEPA (recogedor de partículas de alta eficiencia).
Pero como toda medida de mitigación, la ventilación no es perfecta. Esto es especialmente cierto si la transmisión ocurre en forma de gotas (si estás a 6 pies de alguien). Aquí es donde entra en juego el llevar una mascarilla. El espacio físico también importa. Por ejemplo, en los lugares donde la gente no lleva mascarilla de manera uniforme, como en un restaurante, o lugares muy concurridos deberían de aumentar su nivel de ACH. En sitios con techos altos, como los gimnasios, se deberían emplear otras medidas (no ACH) para medir la ventilación adecuada.
Preparación para una pandemia
El pasado mes de septiembre, “mejorar la calidad del aire” se incluyó en el Plan Americano de Preparación de Pandemias. Este mes, la Agencia de Protección Ambiental ha lanzado el reto de Edificios con Aire Limpio, que incluye una guía práctica para propietarios de negocios y casas de cómo crear un plan de acción para un aire interior de mejor calidad. Ayer, incluso la Oficina de Tecnología y Política Científica de la Casa Blanca albergó un seminario de 2.5 horas sobre este tema.
En resumidas cuentas
Nos va mucho mejor cuando estratificar las medidas de mitigación. La ventilación es una responsabilidad individual (como llevar mascarillas o usar test de antígenos para romper las cadenas de transmisión), y también una responsabilidad institucional, en negocios, escuelas e iglesias. Preparar los edificios ahora no solo ayuda con SARS-CoV-2 sino también con otros problemas de salud por muchos años.
Love, YLE