Entendiendo el riesgo
Estamos llegando al final de una ola. Los CDC están cambiando sus recomendaciones. Las escuelas están quitando la orden de llevar mascarillas. Más de 253 millones de personas tienen al menos una dosis de la vacuna. Muchas cosas están cambiando y hoy se ve todo muy diferente que en marzo de 2020. Juntos, muchos de nosotros estamos reflexionando nuestra propia tolerancia al riesgo, y posiblemente reajustándonos.
A lo largo de toda la pandemia, los funcionarios de la salud pública lo han hecho muy mal a la hora de comunicar el riesgo de manera apropiada. Aunque difícil de leer, un artículo de la semana pasada en New York Magazine lo expresaba así: ”No hay una sola voz en salud pública a la que los americanos puedan dirigirse y pensar, ‘Esta persona me va a ayudar a pensar sobre el riesgo’....esta clase de timidez y cautela burocrática ha hecho mucho daño”
Poner en contexto números realmente pequeños y realmente grandes es casi imposible para el cerebro humano, así que estoy de acuerdo con que comunicar el riesgo de forma precisa e imparcial es decisivo. El riesgo es multidimensional, complicado de materializar, y aún más difícil de comunicar. Esto es particularmente cierto con las enfermedades infecciosas, porque el riesgo cambia con el tiempo, varía dependiendo de las personas y los riesgos individuales se deben sopesar con los riesgos de la población.
No obstante, este post es un intento de responder a ese reto; un intento de ayudarle a pensar el riesgo cuantitativo, promedio de COVID19 desde múltiples perspectivas.
Prólogo: El riesgo no es solamente números
En primer lugar, tenemos que reconocer que medir el riesgo no es solamente hablar de números. Los números objetivos no se pueden separar de la percepción subjetiva o el contexto cuando se valora el riesgo. En otras palabras, el riesgo está basado en probabilidades psicológicas de enfermedad pero también depende de dónde nació, dónde vive, quién es, con qué frecuencia hace algo, la complejidad de la toma de decisiones y la realidad que uno se ve obligado a navegar.
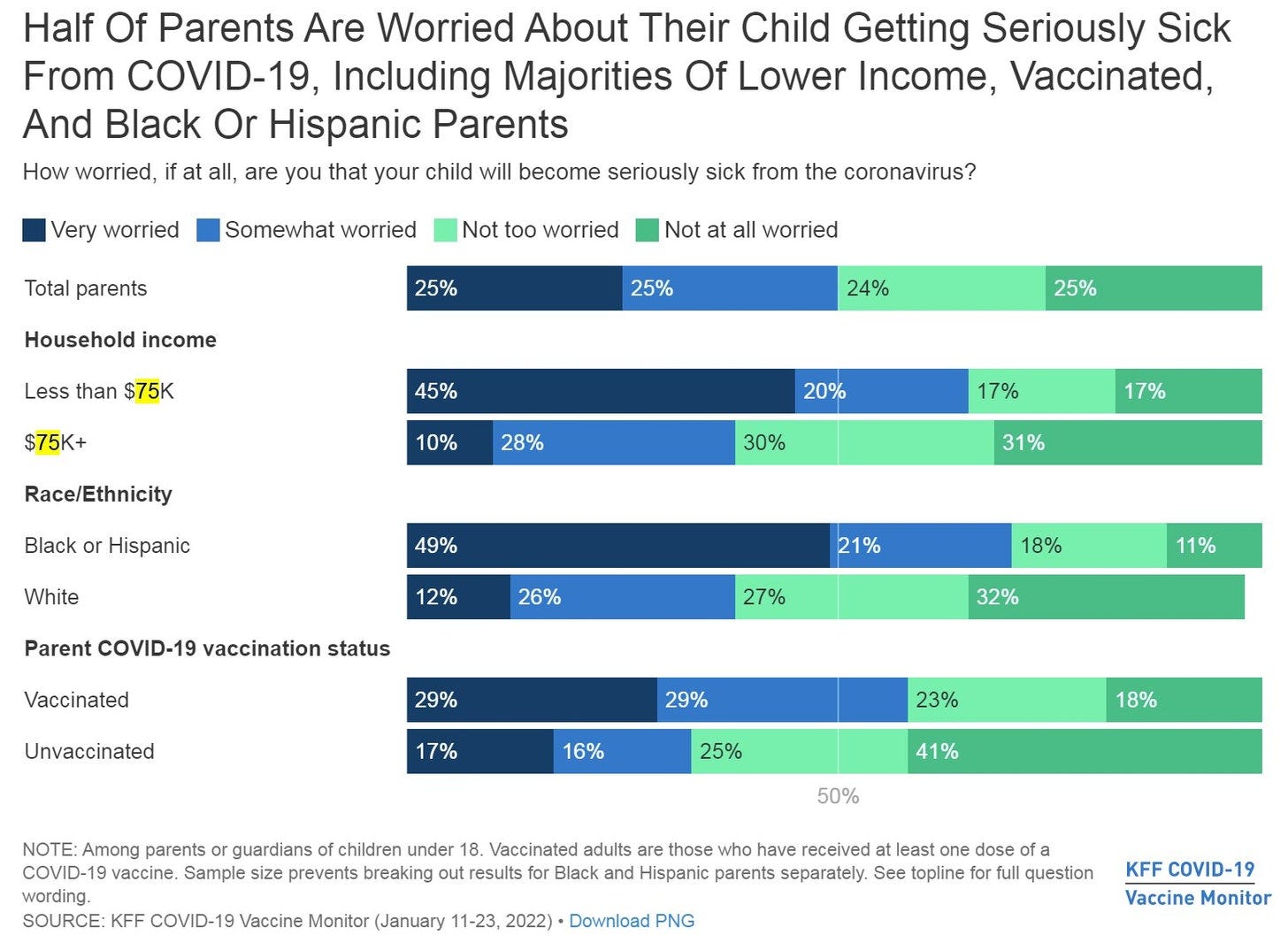
Por ejemplo, no es una coincidencia que las personas negras o hispanas piensen que las escuelas deberían seguir requiriendo el uso de mascarillas, más que las personas blancas. O que los padres negros o hispanos estén más preocupados que los padres blancos de que sus hijos se puedan poner gravemente enfermos por COVID-19 (mire el gráfico inferior). Aunque el riesgo de COVID-19 es biológicamente el mismo, lo que perpetúa la enfermedad no lo es. El ajuste del riesgo se ve influenciado por las injusticias. Por ejemplo, los negros y los hispanos tenían/tienen dos veces más probabilidad de morir por COVID-19, debido a miles de razones sociales. El trauma de perder a alguien o de perder a millones en una comunidad puede impactar la valoración del riesgo. Para los padres, las pésimas consecuencias de perder trabajo por una exposición de los hijos en la escuela impacta la valoración del riesgo.
Así que, aunque este post ofrece muchos datos cuantitativos, por favor tenga en cuenta que los números son solo una parte de la historia a la hora de valorar o reconsiderar el riesgo individual. Los números no deberían (siempre) menospreciar la experiencia subjetiva; es un equilibrio.
Riesgo de morir por COVID19
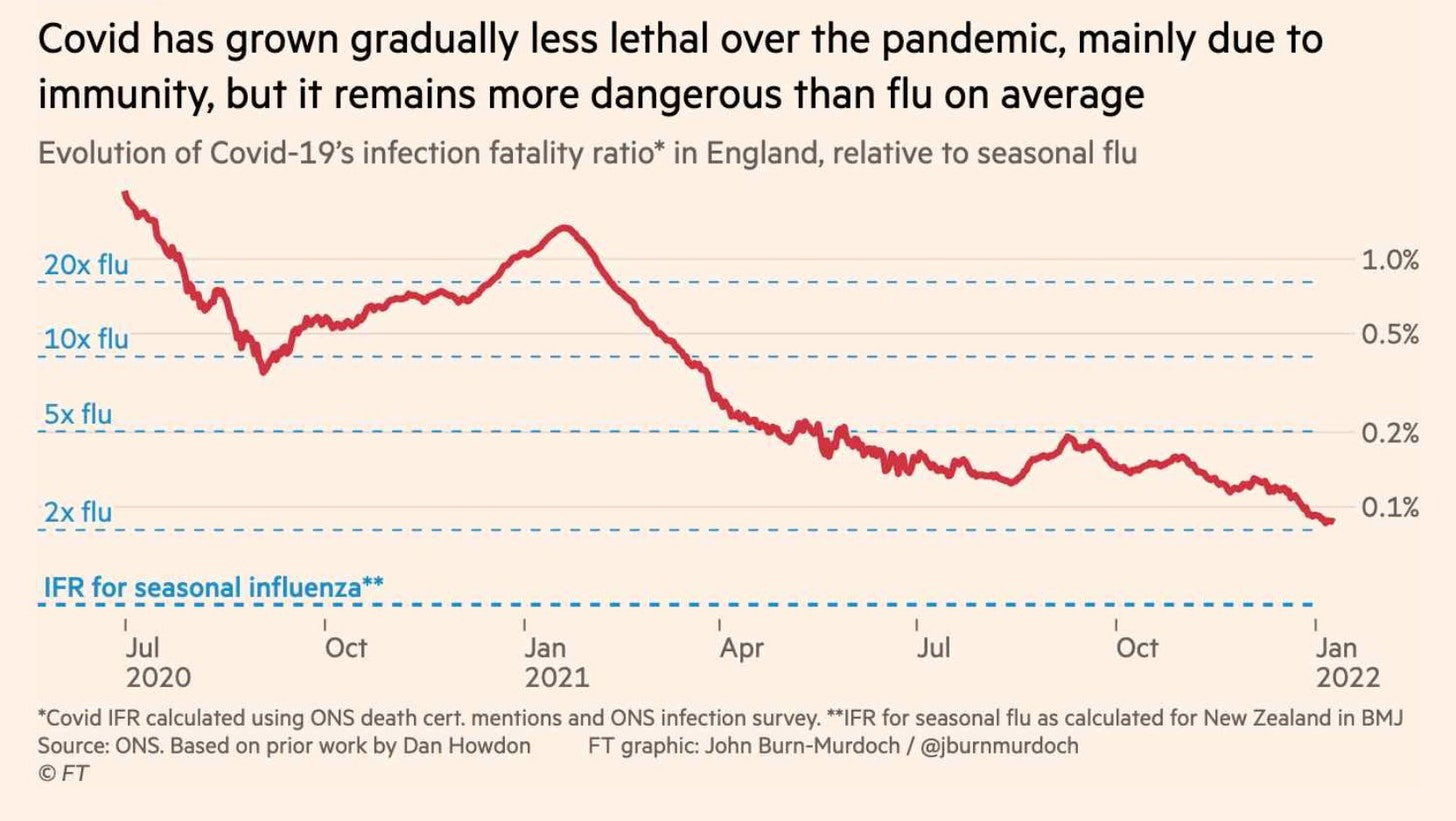
El riesgo de morir por COVID-19 está disminuyendo con el tiempo gracias a las vacunas, a la inmunidad inducida por la infección, los medicamentos, un mejor entendimiento de los cuidados necesarios y muchos más factores. En el Reino Unido, el riesgo de mortalidad por infección es aproximadamente del 0.1% ahora mismo.
Pero, ¿Qué significa realmente un 0.1%? Para los que no son epidemiólogos, ayuda más saber el “riesgo relativo”. En otras palabras, cuál es el riesgo de morir por COVID-19 comparado con otras causas en nuestro mundo a las que estamos más acostumbrados. Por ejemplo, el gráfico siguiente compara la razón de la letalidad de la infección (IFR por sus siglas en inglés) de COVID-19 y de la gripe.
Un gran libro, llamado Norm Chronicles - un libro entretenido, con una guía de estadísticas de riesgo personal- acuñó una ingeniosa medida llamada MicroMuerte(MM, MicroMort) como la probabilidad de muerte de uno entre un millón. Por ejemplo, cualquier persona conduciendo 250 millas es una MM- tiene usted la probabilidad de uno entre un millón de morir si conduce 250 millas. Utilizan esta medida estándar para definir el riesgo de toda clase de actividades. He recogido algunas a continuación:

Como las MM están estandarizadas, podemos comparar una actividad con otra. Por ejemplo, un año completo de servicio en Afganistán en 2011 es aproximadamente el mismo riesgo que montar 25,000 millas (alrededor de la tierra) en motocicleta.
Podemos calcular aproximadamente las MM después de la infección confirmada por COVID-199. He obtenido datos de los CDC de casos y mortalidad, por edad y tasas de vacunación durante la primera semana de enero. Después de muchos cálculos en mi pizarra, esto es lo que he obtenido:
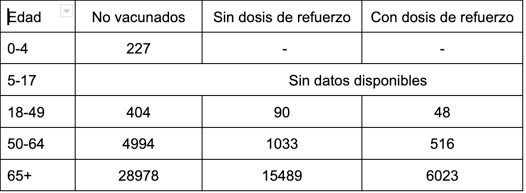
Dado que “morir por COVID-19” es algo nuevo en nuestro repertorio de riesgos, lo podemos poner en contexto comparándolo con otras actividades, lo que nos puede ayudar a valorar el riesgo. Por ejemplo:
El riesgo de un niño de 0-4 años de morir por una infección por COVID-19 (227MM) es casi la misma que el riesgo de una mujer de morir en el parto en Estados Unidos (210MM).
Para una persona vacunada de 18-49 años, el riesgo de morir por una infección de COVID-19 (90/48 MM) es menor que el riesgo anual de morir en la carretera (100MM)
Para una persona de 50-64 años con dosis de refuerzo, el riesgo de morir de una infección por COVID-19 (516 MM) es la misma que conducir durante 5 años en los Estados Unidos (500MM).
Para una persona no vacunada de más de 65 años, el riesgo de morir por una infección de COVID-19 (28,978 MM) es casi tan arriesgado como usar heroína durante un año (29,550 MM).
Para una persona mayor de 65 años con dosis de refuerzo, el riesgo de morir por la infección (6,023 MM) es casi como el del primer año de vida de un bebé (6,600MM). O es un poco más arriesgado que un año de servicio activo en Afganistán en 2011 (5,000MM).
El riesgo de morir por COVID19 nunca es cero. Nada tiene riesgo cero. Pero el riesgo se reduce significativamente con la vacunación. Para algunos, puede ser suficientemente comparable a otras cosas en nuestras vidas como para hacernos respirar hondo.
Riesgo de hospitalización por COVID19
Desgraciadamente no podemos usar MM con las hospitalizaciones porque no tengo datos de MM de hospitalizaciones por accidentes de coche, por ejemplo. Sin embargo, el gobierno de British Columbia recopiló los datos de la tabla siguiente con el riesgo de hospitalización por COVID-19 tras la infección basado en edad, género, estado de vacunación y dosis de vacunación. De nuevo, estos datos son porcentajes y es difícil saber lo que un porcentaje significa realmente. Pero puede ser una herramienta útil para ver los patrones y hacer ajustes según lo que vemos que ocurre con otros.
La mayoría de estos números son muy, muy pequeños. Por ejemplo, para una persona sana con dosis de recuerdo, la probabilidad de hospitalización es más o menos de 1 en 500 casos en individuos ya vacunados. Pero hay todavía grupos con riesgo significativo, incluso después de vacunados. Por ejemplo, el riesgo de hospitalización es de uno por cada 10 para varones adultos con dosis de refuerzo y múltiples enfermedades de riesgo. (Por eso es todavía crítico mantener la transmisión tan baja como sea posible. Dinamarca está aprendiendo esta dura lección ahora mismo).
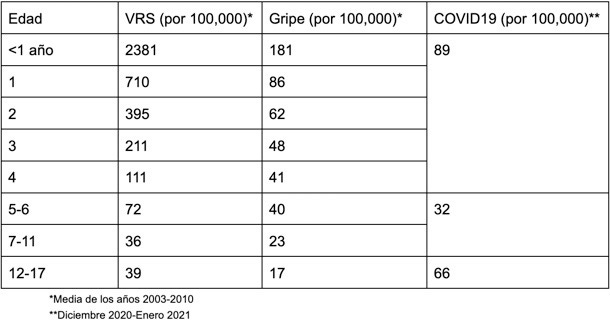
El gráfico superior no es útil para padres, ya que el riesgo está agrupado en grupos de edad de menos de 20 años. Así que he añadido una tabla que recopilé para un post previo de YLE que muestra el riesgo de hospitalización por edad sin vacunación. El riesgo de hospitalización por una infección por COVID-19 es variable por edad, pero en gran parte comparable a la del VRS y la gripe.
Riesgo de COVID-19 persistente
El riesgo de COVID persistente por una infección es ciertamente real. Ha habido cientos y cientos de publicaciones que concluyen a cerca del impacto nocivo del SARS-CoV-2 en prácticamente cada órgano de nuestro cuerpo. Entre los adultos no vacunados, el riesgo de COVID19 persistente después de la infección es aproximadamente del 10-30%. Esto significa un riesgo de 1-3 por cada 10. El riesgo es mayor para mujeres y/o para aquellos inicialmente hospitalizados por COVID19 (aquí, aquí, aquí). Aunque el COVID persistente es prevalente también después de infecciones asintomáticas. Algunos países, como Finlandia, han hecho estimaciones más altas de COVID persistente. En un meta-análisis, 45 estudios encontraron que el 72% de las personas (en su mayoría hospitalizadas) reportaron al menos un síntoma durante 12 o más semanas después de la infección inicial por COVID19. Afortunadamente, el riesgo de COVID19 persistente entre niños permanece relativamente bajo (alrededor del 2-7%).
Pero las vacunas ayudan. Un número de artículos han demostrado que las vacunas ayudan a reducir las probabilidades de COVID19 persistente:
Un estudio en New England Journal of Medicine encontró que la tasa de COVID19 persistente entre trabajadores de hospital vacunados era del 0.5%. Lo que equivale a 1 entre 200 casos en vacunados que reportan COVID persistente.
Un estudio en New England Journal of Medicine encontró que la tasa de COVID19 persistente entre trabajadores de hospital vacunados era del 0.5%. Lo que equivale a 1 entre 200 casos en vacunados que reportan COVID persistente.
Un pre-print más reciente también encontró que la vacunación reduce el COVID19 persistente en un 40% (9.5% vs 14.6%). Esto equivale a un riesgo de COVID19 persistente entre vacunados de 1 en 10 casos en individuos vacunados.
Así que las vacunas ayudan a reducir las probabilidades de COVID19 persistente, aunque no sabemos exactamente cuánto todavía ya que las estimaciones varían ampliamente.
Riesgo de Infección
Todas estas posibilidades se basan en infectarse en primer lugar. Desafortunadamente, esto es lo más difícil de calibrar porque el riesgo de infección varía dramáticamente con las fluctuaciones del virus. En breve, las probabilidades de infección dependen de dos cosas:
Estar en contacto con una persona infectada; y
Que la persona infectada te transmita el virus a tí.
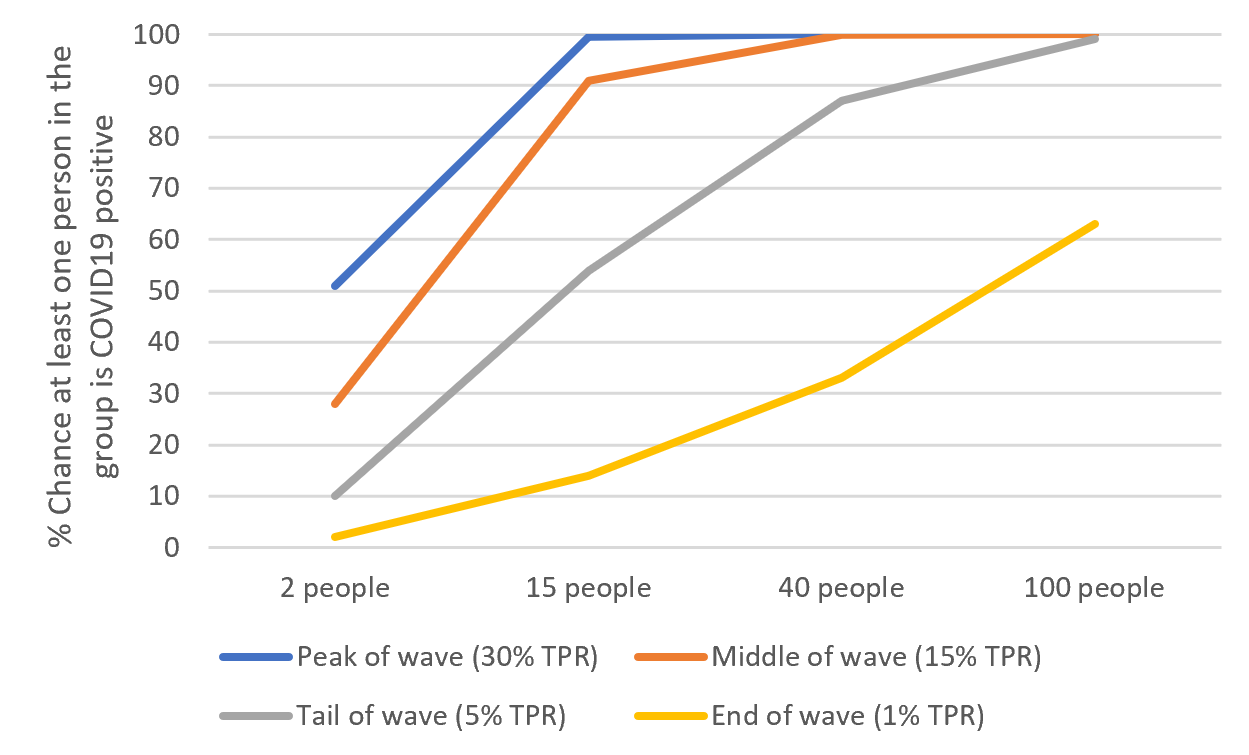
Las probabilidades de que uno vaya a un evento en el que alguien tiene COVID (tanto si lo saben o no) depende del nivel de transmisión comunitaria y del número de personas en ese lugar. Por ejemplo, digamos que hay 15 personas en mi oficina en Texas. ¿Cuál era la probabilidad de que al menos una persona del grupo fuera positiva para COVID19 durante la ola Ómicron? Esto depende de dónde estuviéramos durante la ola:
En el pico: Había un 99.5% de probabilidad de que al menos una persona del grupo fuera positiva
A mitad del descenso: 91.3% de probabilidad.
En la parte final de la curva epidemiológica de infección (donde está Texas ahora mismo): 54% de probabilidad.
Al final de la ola Ómicron: 14% de probabilidad.
Cuanta más personas tengas más transmisión hay, mayor probabilidad de que el virus esté ahí.
Por supuesto, que alguien esté infectado no significa que automáticamente usted se vaya a infectar. El virus necesita transmitirse de forma efectiva. SARS-CoV-2 está perfeccionando su transmisión porque está mejorando cómo evadir nuestra inmunidad.
Pero las vacunas todavía ayudan. Un estudio reciente encontró que, de media, el índice de infección doméstico (alguien que se infecta en casa) transmitirá el virus a otras personas de la casa el 68% de las veces. Si el caso índice tenía la dosis de refuerzo o estaba infectado previamente, la transmisión doméstica solo ocurre aproximadamente el 50% del tiempo. Así que si tienes el virus y la dosis de refuerzo, la transmisión es básicamente como echar una moneda al aire.
Aunque tenemos otras maneras de romper las cadenas de transmisión también. Por ejemplo, la ventilación, usar los test de antígenos y llevar mascarillas.
En resumidas cuentas:
La valoración del riesgo es increíblemente complicada y difícil de hacer. Me pierdo en esto todo el tiempo, lo que me lleva a valoraciones incorrectas. Aunque hay dos temas a tener siempre presentes:
Cuando la transmisión sea baja relájese. Cuando la transmisión sea alta tome precauciones. Hay medidas razonables que pueden prevenir la infección, quizás aún más importante, prevenir la infección a personas en los lugares más vulnerables de la sociedad. Pero si se infecta…
Las vacunas hacen un trabajo excepcional en mantenernos fuera del hospital.
Hemos hecho lo mejor que hemos podido en un panorama en constante cambio sin tener una clara comunicación a cerca de los riesgos. Pero nosotros, los que nos dedicamos a la salud pública, tenemos que hacerlo mejor. La comunicación del riesgo puede y debe ser una parte del arsenal para prepararnos para la siguientes olas y riesgos de salud pública de aquí en adelante.
Love, YLE