Mini Serie de COVID persistente: carga de enfermedad
Esta semana me sumerjo en el llamado COVID persistente o prolongado. Hemos estado tan enfocados en el impacto de la pandemia en nuestras vidas que hemos descuidado reconocer la salud perdida. Esta miniserie consta de 5 posts en total dedicados al COVID persistente: carga de la enfermedad, predictores, niños, impacto en órganos específicos y tratamiento potencial. Este post es el primero de la serie. ¡Allá vamos!
La huella en la salud de cualquier pandemia típicamente se extiende décadas después del impacto inmediato. Aunque puede que hayamos terminado (o no) con la enfermedad inmediata, la huella de SARS-CoV-2 durará mucho tiempo. El COVID persistente sin duda va a influir en ello.

¿Qué es COVID persistente?
COVID persistente es conocido también como COVID prolongado, COVID posagudo, o efectos a largo plazo o crónicos de COVID. Para los profesionales médicos se denomina Síndrome Post-Covid (PACS, por sus siglas en inglés, Post Coronavirus Disease Syndrome).
Cualquiera que sea el nombre que se le de, parece que ha llegado a ser un término en el que se incluyen una constelación de síndromes. Se puede dividir en tres categorías según la etiología:
Daño celular directo: En la infección inicial, al virus SARS-CoV-2 le lleva unos 10 minutos llegar a las puertas de las células (los llamados receptores ACE2) y hacer de las células su casa. Una vez dentro el virus comienza a multiplicarse, matando a la célula eventualmente (y en algunos casos matando todas las células de un órgano). Este daño celular inicial y directo puede producir síntomas continuos y prolongados. Por ejemplo, SARS-CoV-2 ha demostrado producir daño celular directo del corazón, produciendo arritmias de larga duración.
Hospitalización crónica. Los síntomas persistentes también pueden ser el resultado de estar postrado en la cama por semanas en el hospital. Los pacientes pueden mostrar debilidad muscular, disfunción cerebral cognitiva y estrés psicosocial. Esto no es exclusivo de SARS-CoV-2, ya que ocurre con todo tipo de hospitalizaciones. En el mundo médico, esto se llama Síndrome Post-UCI.
Después de la recuperación de la fase aguda. Hay entonces algunos síntomas que aparecen después de la aparente recuperación de la enfermedad inicial. No sabemos por qué pasa esto, pero la comunidad científica tiene dos teorías principales:
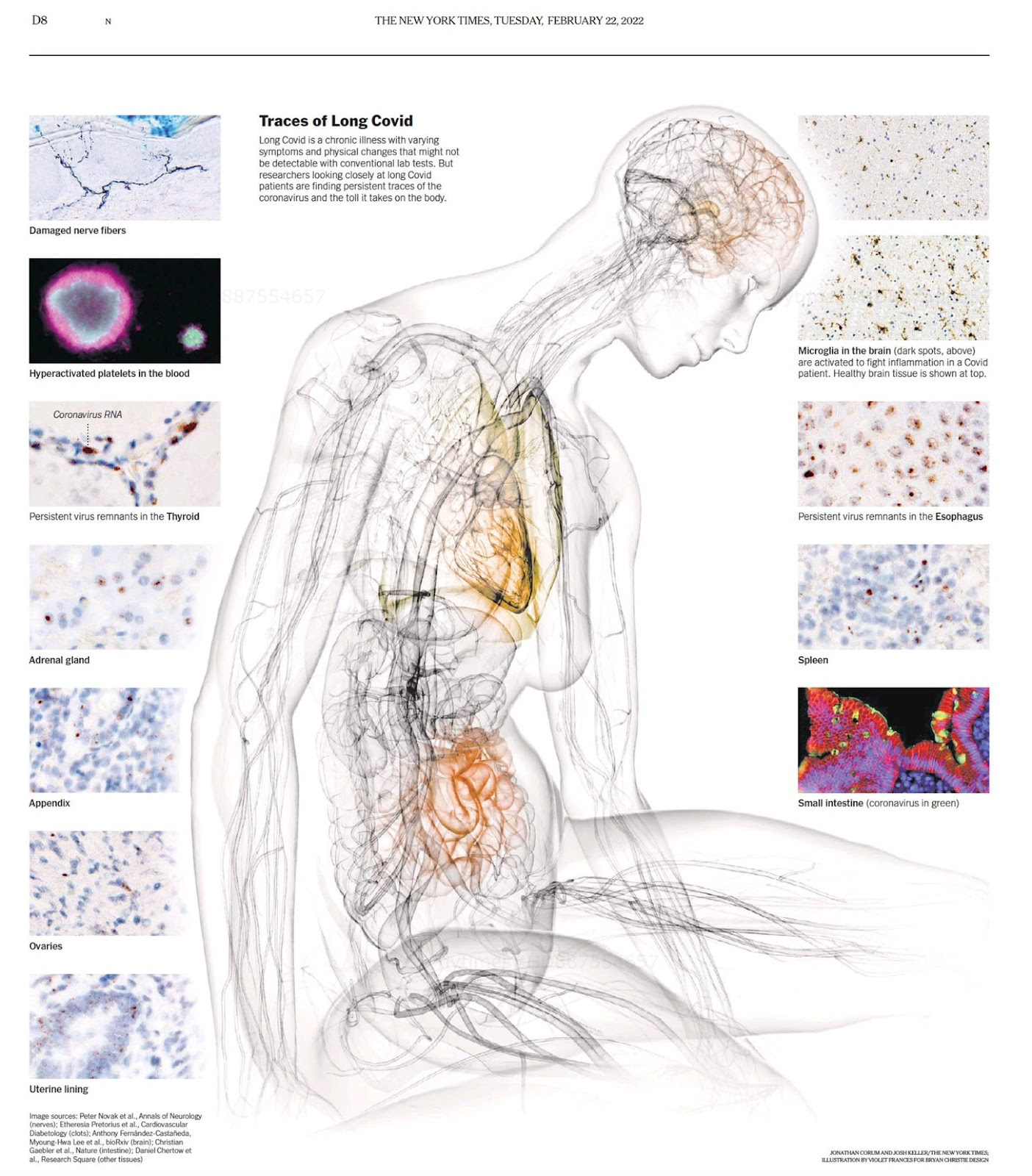
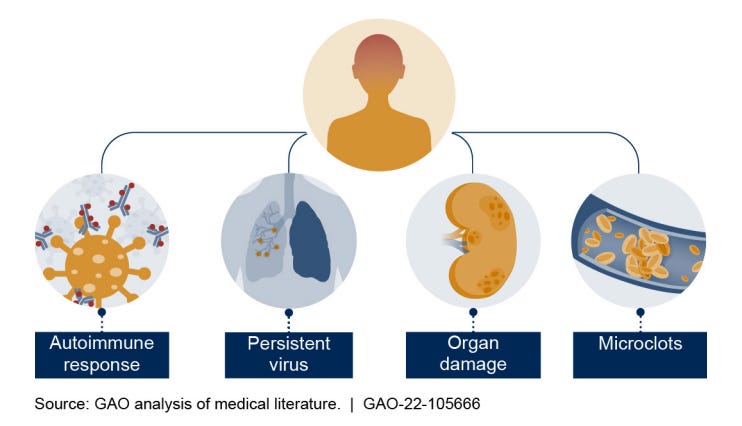
Permanencia del virus (virus persistente). Hay evidencia considerable de que algunas personas albergan el virus en sus tejidos. Estos reservorios virales pueden por un lado producir daño directo a las células y por otro gotear partículas virales a la sangre, donde crean microtrombos y activan la inflamación finalmente causando aún más daño. A continuación, en la imagen del New York Times, se ven indicios del virus en todo tipo de tejidos, incluyendo esófago, tiroides y bazo.
Sistema inmune: La segunda teoría es que los síntomas de COVID persistente están impulsados por el sistema inmune. Esto puede deberse a microtrombos de sangre (como en el punto anterior), que han demostrado ocultar autoanticuerpos. Entonces el cuerpo comienza a atacarse a sí mismo. La otra cosa que puede ocurrir es la desregulación inmune. Incluso si el cuerpo se deshizo del virus, el sistema inmune está desequilibrado, lo que permite que otros virus latentes se reactiven como el herpes, o un parásito llamado Toxoplasma. Estos serían responsables de los síntomas crónicos.
La realidad es que la causa de COVID persistente, para la mayoría de la gente, es probablemente una combinación de todas estas rutas.
¿Cuánta gente tiene COVID persistente?
La carga de COVID 19 persistente ha sido extremadamente difícil de comprender. Las estimaciones de prevalencia e incidencia han variado ampliamente del 2% al 75% debido a 3 razones:
Definiciones inconsistentes: Todavía no hay consenso en una definición de COVID persistente. El 6 de octubre de 2021, la Organización Mundial de la Salud ofreció una definición básica: “La enfermedad pos COVID-19 ocurre en individuos con una historia probable o confirmada de infección por SARS-CoV-2, generalmente 3 meses desde el comienzo de COVID-19 con síntomas que duran al menos 2 meses y que no se pueden explicar por ningún otro diagnóstico alternativo”. Sin embargo, los CDC (Centros para el Control y la Prevención de Enfermedades) por ejemplo definen COVID persistente como los síntomas que persisten 4 semanas después de la infección. Como resultado, los estudios que miden la morbilidad llegan a conclusiones diferentes de la carga de enfermedad.
Marcos diferentes. En los primeros momentos de su descubrimiento, la mayoría de los estudios de COVID persistente fueron entre pacientes hospitalizados, lo que resultó en tasas muy altas. Según se ha ido aclarando progresivamente, el COVID 19 persistente se puede manifestar también después de enfermedad asintomática y leve. Obtener una muestra de pacientes que permita hacer generalizaciones continúa siendo un reto.
Falta de grupos de control. Dado que éticamente no se pueden llevar a cabo ensayos clínicos controlados aleatorizados, la mejor alternativa es usar un grupo de comparación para medir la prevalencia. Esto es especialmente importante con COVID19 persistente, ya que muchos síntomas, como la fatiga o el dolor de cabeza, son comunes fuera del SARS-CoV-2. Estudios rigurosos de comparación están haciéndose más y más frecuentes, sin embargo, lleva tiempo hacerlos bien.
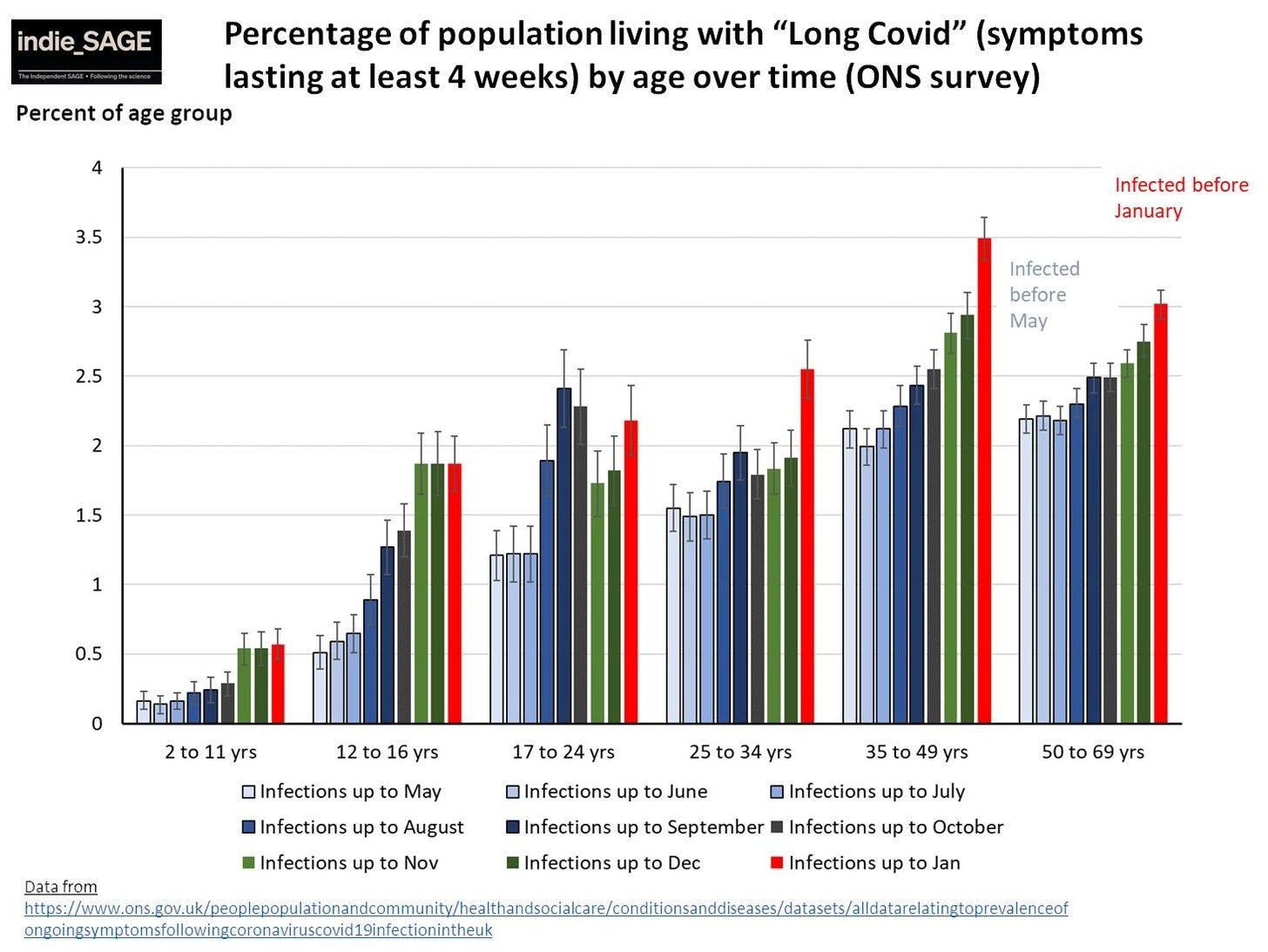
No obstante, la Academia Americana de Medicina Física y Rehabilitación utiliza una estimación del 30% en su panel de COVID persistente, lo que equivale a 23.44 millones de americanos actualmente experimentando COVID persistente. El Reino Unido da una estimación oficial de COVID persistente, lo que equivaldría a unos 6 millones de americanos.
Sin embargo, lo que está claro es que cuanto más tiempo circule el virus, mayor la carga de COVID persistente. Los datos del Reino Unido mostraron que aunque la enfermedad por Ómicron fue menos severa, los diagnósticos de COVID persistente seguían vivos y coleando.
Síntomas de COVID persistente
Tenemos las puertas para SARS-CoV-2 (llamadas receptores ACE2) en casi todos nuestros órganos, lo que significa que casi todos los órganos tienen el potencial de ser afectados por SARS-CoV-2. Esto lleva a una gran variabilidad de síntomas de una persona a otra. De hecho, un estudio encontró que los pacientes con síntomas persistentes reportaban más de 200 síntomas relacionados con 10 grupos de sistemas de órganos.
En un estudio danés reciente, los síntomas más comunes en los seis primeros meses desde la infección fueron pérdida del gusto y el olfato, agotamiento, respiración dificultosa, dolor, dificultad para concentrarse y problemas de sueño. De manera interesante, los síntomas más frecuentes son distintos según edad y sexo. Por ejemplo, la gente joven tenía mayor probabilidad de afectación dell gusto y el olfato que las personas mayores.
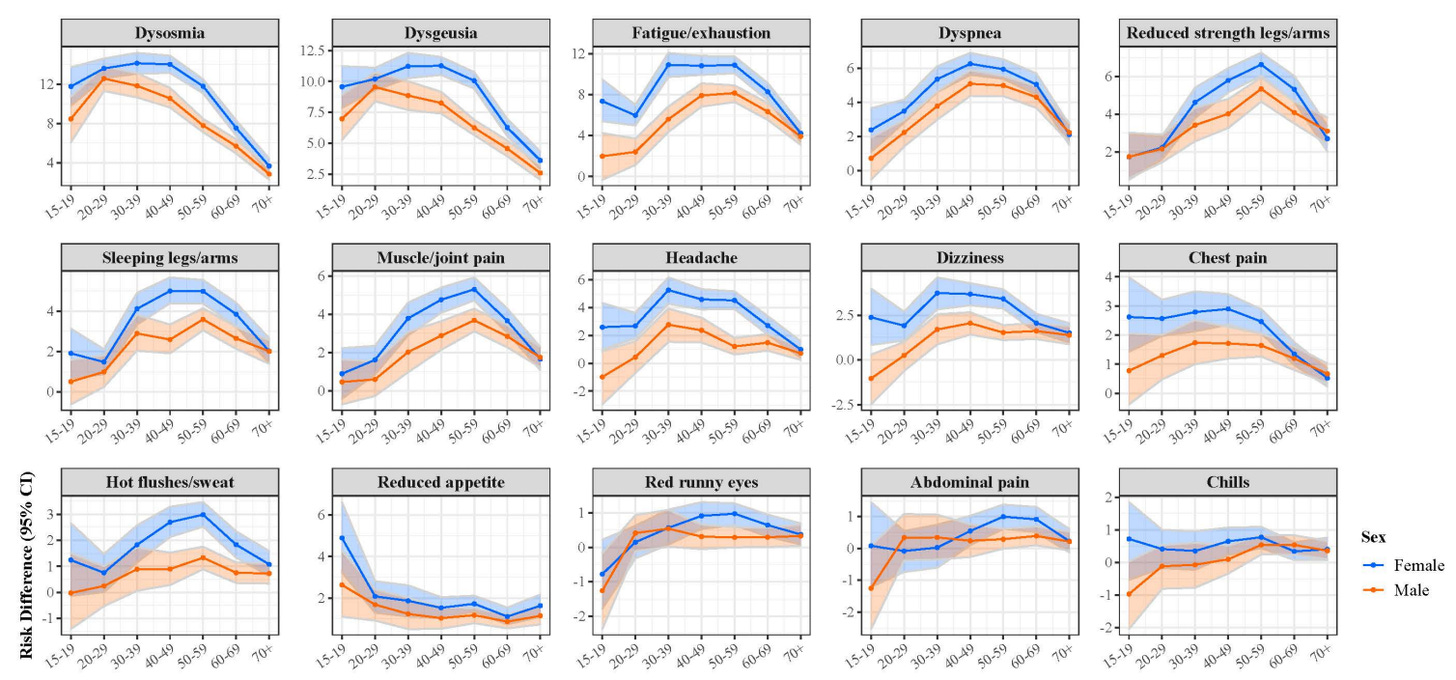
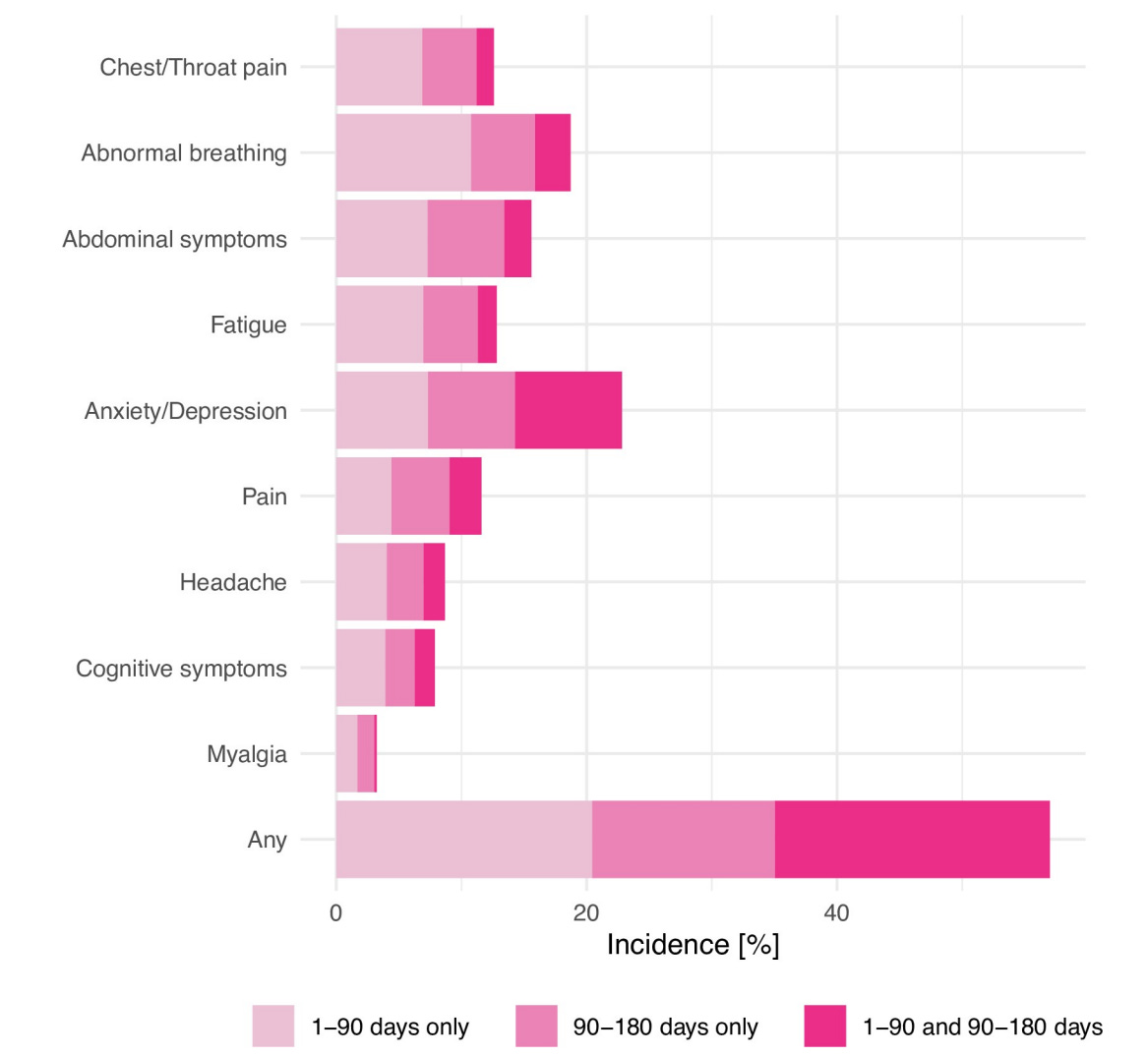
Los síntomas también parecen depender del tiempo desde la infección. En un robusto estudio de los EE.UU, los síntomas más comunes en los primeros 90 días fueron diferentes de los síntomas más comunes en los 90-180 días después de la infección.
Los síntomas también pueden fluctuar. 2 de cada 5 personas con COVID persistente no tienen síntomas en los primeros 90 días. En otras palabras, una proporción grande de los síntomas de COVID19 de las personas aparecieron aleatoriamente 3 meses después de la infección. Un estudio en The Lancet encontró que el COVID19 persistente severo no se presenta aleatoriamente con igual probabilidad con el tiempo.
Los síntomas varían de leves a debilitantes. En el Reino Unido, el 65% de las personas reportaron que el COVID persistente redujo su capacidad de llevar a cabo las actividades del día a día (mire el gráfico inferior). En los Estados Unidos, el COVID persistente ha resultado en 1,1 millón de americanos sin trabajar en un momento dado, y otros 2,1 millones reduciendo jornadas en vez de tomarse unos días libres.
¿Cuánto duran los síntomas?
Desgraciadamente, no sabemos cuánto duran los síntomas porque estamos a merced del tiempo. Los síntomas mejoran para algunos pasados 30 días, para otros pasados 90, y otros siguen con síntomas después de dos años. Por ejemplo, un estudio multicéntrico con gente que perdió el gusto y el olfato encontró que a los dos meses, del 75-80% de ellos lo habían recuperado, y a los 6 meses, el 95% lo habían recuperado. En una muestra de pacientes internacionales de COVID persistente, el 91% todavía tenían síntomas después de 6 meses.
En la gran mayoría de las personas, no creemos que los síntomas vayan a durar para siempre. En otros síndromes posvirales, la mayoría de la gente se recupera eventualmente y pueden seguir con sus vidas.
¿Cómo se compara esta situación con la producida por otros virus?
Los síntomas persistentes no son únicos de SARS-CoV-2. Vemos este fenómeno con otros virus, incluídos SARS, MERS y la gripe. Los científicos han dedicado mucho tiempo a valorar si el COVID persistente se debe al SARS-CoV-2 en sí o es una consecuencia general de una infección viral. Este conocimiento ayudará a desarrollar tratamientos eficaces.
Hay tres estudios sólidos que han comparado la presencia y los síntomas de COVID persistente a los que ocurren después de la gripe (aquí, aquí, aquí). Los tres estudios encontraron que el COVID persistente es más frecuente y más severo que los síntomas posgripales.

En resumidas cuentas
El COVID persistente es común y con amplio impacto en el cuerpo, lo que hace increíblemente difícil diagnosticarlo y estudiarlo. Lo que está claro, sin embargo, es que es un problema grave de salud pública que va a continuar contribuyendo al impacto de SARS-CoV-2 en los siguientes años.
¿Quién tiene mayor riesgo de desarrollar COVID persistente? Manténgase al tanto en el post de mañana.
Love, YLE