Mini Serie de COVID persistente: el corazón
Esta semana me sumerjo en profundidad en el COVID persistente. Hemos estado tan enfocados en la pérdida de vidas que hemos descuidado la pérdida de salud. Esta miniserie consta de 5 posts dedicados al COVID persistente: carga de la enfermedad, impacto en órganos específicos, predictores, niños y tratamiento potencial. Este es el post nº2 de la serie.
Los pacientes con COVID persistente han reportado más de 200 síntomas relacionados con 10 sistemas de órganos distintos. Aunque todos los síntomas pueden ser serios y es importante investigarlos, son aquéllos que afectan a órganos vitales, como el corazón, los que generan mayor preocupación. Esto se debe en parte a que el corazón no se arregla fácilmente una vez dañado, lo que hace que valorar el impacto (y encontrar tratamientos) sea de importancia extrema.
¿Cómo afecta SARS-CoV-2 al corazón?
Desgraciadamente, al igual que ocurre con el COVID persistente en general, no sabemos el mecanismo exacto por el que SARS-CoV-2 afecta al corazón. Pero hay 4 caminos que se están explorando:
El corazón tiene receptores ACE2 (esto es, puertas para que el virus entre), así que el virus tiene el potencial de producir daño directo al corazón.
El virus afecta a la superficie interna de arterias y venas, lo que puede producir inflamación en los vasos sanguíneos y causar pequeños coágulos de sangre. Todo esto puede poner en riesgo el flujo de sangre al corazón y así dañarlo. Por ejemplo, hemos visto que la inflamación excesiva afecta las señales eléctricas del latido, lo que produce problemas de bombeo o de ritmo.
El daño pulmonar evita que el oxígeno llegue al músculo cardíaco, lo que en consecuencia daña al corazón. Igualmente hace que el corazón tenga que trabajar más duro para bombear sangre. Y/o
Daño indirecto del sistema nervioso. Una enfermedad llamada Síndrome de la Taquicardia Postural Ortostática (POTS, por sus siglas en inglés) puede estar relacionada con COVID. Esto ocurre cuando las neuronas que regulan el ritmo del corazón y el flujo sanguíneo se dañan y por consiguiente, causan síntomas cardíacos.
Impacto a largo plazo (12 meses)
El mes pasado, un grupo de científicos causó sensación con un estudio increíblemente sólido y revelador publicado en Nature. Los científicos utilizaron una base de datos grande y potente del Departamento de Asuntos de los Veteranos (VA, por sus siglas en inglés) para evaluar 153.760 personas con una infección por COVID-19 entre el 1 de marzo de 2020 y el 15 de enero de 2021(llamados “casos”). Entre estos casos, 131.000 no fueron hospitalizados, 16.700 fueron hospitalizados y 5.800 fueron ingresados en la UCI. Los científicos extrajeron datos de las historias clínicas para valorar 20 resultados de afectación de la salud del corazón.
Entonces compararon “casos”(esto es, individuos que tuvieron la infección) con “controles” (individuos que no tuvieron la infección). Hubo dos grupos diferentes de controles:
5.637.647 personas sin infección confirmada. Los científicos observaron su salud cardiaca durante el mismo periodo que los casos; y,
5.859.411 personas sin infección confirmada. En este caso miraron su salud cardiaca durante 2017 (esto es, antes de los llamados controles históricos de la pandemia). Este segundo grupo de comparación es crítico porque evita la duda de que algunos de los controles del grupo previo puedan ser asintomáticos o individuos que nunca se hicieron un test de COVID.
¿Qué encontraron?
Aquellos con historia de infección por COVID19 tuvieron más probabilidad de presentar en los 12 meses siguientes: ictus, arritmias (cinco tipos distintos), enfermedad inflamatoria cardiaca (tipo miocarditis), enfermedad cardiaca (cuatro tipos distintos, como infarto), otros problemas cardiacos (como insuficiencia cardiaca), y problemas de coagulación (como embolias pulmonares).
El riesgo para cada uno de estos problemas fue distinto. Por ejemplo el riesgo de un ataque al corazón fue 63% más alto entre los que tenían infección previa por COVID19 que entre aquéllos sin infección. El riesgo de miocarditis (inflamación del corazón), fue un 538% más alta.
Los problemas de corazón fueron más frecuentes entre infectados independientemente del grupo de edad, sexo, obesidad, tabaquismo, hipertensión, diabetes, colesterol alto o de tener un problema cardiaco previo.
Entre los que no habían sido hospitalizados, el riesgo de desarrollar alguno de los 17 problemas cardiacos fue más alto 12 meses después de la infección, comparado con aquéllos sin infección. En conjunto el riesgo fue más alto para los hospitalizados que para los no hospitalizados.
Por ejemplo, el riesgo de ictus cerebral entre los no hospitalizados fue un 23% más alto que el de los controles pero el riesgo de ictus cerebral entre los pacientes de UCI fue un 435% más alto que el de los controles.
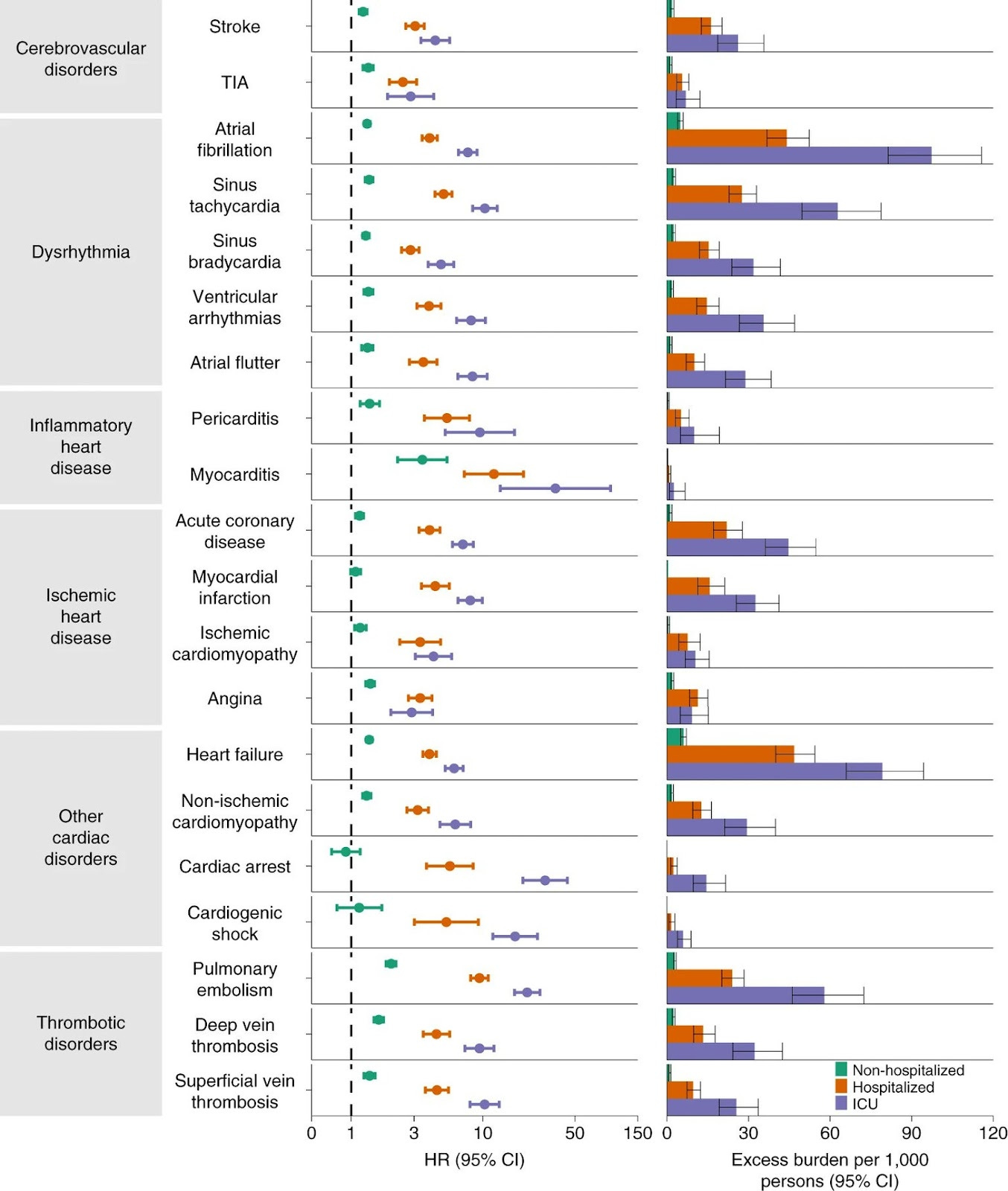
Uno de los aspectos más sólidos de este estudio es que los científicos también aportaron el riesgo absoluto o exceso de carga de enfermedad. Los números absolutos son críticos en salud pública porque aportan contexto. Por ejemplo, cuando hablamos de “un 50% de aumento de riesgo de ictus” esto puede significar un aumento de 10.000 a 15.000 personas, o de 4 a 6 personas. Aunque en ninguno de los casos es bueno, las implicaciones de salud pública de ambos son muy diferentes.
Este estudio aporta el exceso de carga de enfermedad para cada uno de los 20 posibles resultados de afectación cardiaca (mire la columna de la derecha en la imagen superior) según severidad de la enfermedad por SARS-CoV-2 (con hospitalización o sin ella). Por ejemplo, con ictus cerebral:
No hospitalizados: El riesgo absoluto de ictus fue 9.79 por 1.000 entre aquéllos con infección previa. Esto es comparado al 7.94 por 1.000 entre aquéllos sin infección. Así que el exceso de carga de enfermedad fue de 1.85 ictus debidos a COVID-19 entre los no hospitalizados.
UCI: El riesgo absoluto de ictus fue de 34.06 por 1.000 entre aquéllos sin infección previa comparado con el 7.94 por 1.000 sin infección previa. Esto equivale a un exceso de carga de enfermedad de 26.12 ictus.
Este patrón dramático se repite consistentemente para todos los resultados de problemas cardíacos en el artículo.
En resumidas cuentas:
Aunque relativamente raro, el impacto a largo plazo de SARS-CoV-2 en el corazón puede ser perjudicial incluso entre individuos previamente sanos y aquéllos con enfermedad leve por COVID19.
Love, YLE