Mini Serie de COVID persistente: niños
Esta semana estoy investigando el COVID persistente a fondo. Esta miniserie consta de cinco posts en total: carga de enfermedad, impacto en órganos específicos, niños y tratamiento potencial. Este es el post nº3 de la serie.
El COVID persistente en los niños es uno de los grandes misterios de la pandemia, y uno que produce mucha preocupación en los padres. Este post es una revisión en profundidad de los que sabemos (y no sabemos) ahora mismo.
Carga de enfermedad
Entender la carga de enfermedad del COVID persistente en niños ha sido un reto importante, por las mismas razones que en los adultos (definiciones inconsistentes y/o falta de grupos de comparación en los estudios). Pero en los niños hay que añadir otros niveles de complejidad:
Incapacidad de verbalizar: Los niños, especialmente los bebés y niños menores de dos años no pueden siempre verbalizar lo que sienten. Como no tenemos una prueba diagnóstica, como un análisis de sangre para COVID persistente, dependemos totalmente de la autoevaluación y de que los padres detecten variaciones de comportamiento.
Aparición inconsistente de síntomas. Los síntomas pueden manifestarse de forma distinta en niños. Por ejemplo, la fatiga puede reflejarse como hiperactividad en algunos niños mientras que otros mostrarán pereza. Esta inconsistencia dificulta que los padres puedan detectar un problema en primer lugar.
Muestra pequeña. Al principio de la pandemia los niños estuvieron muy protegidos del virus. Menos infecciones significa menos capacidad para evaluar COVID persistente. Esto está cambiando rápidamente.
No obstante muchos estudios han intentado hacer una estimación de la carga de enfermedad. Pero para mí, solo siete de ellos son suficientemente rigurosos para mencionarlos porque comparan síntomas en niños con infección por COVID con síntomas en niños sin infección por COVID. Esto elimina los sesgos y ofrece una idea más clara sobre si SARS-CoV-2 realmente puede estar relacionado con el COVID persistente en niños.
Cinco de esos estudios encontraron una incidencia de COVID persistente que oscila entre 1-14% (aquí, aquí,aquí, aquí), aquí y dos estudios reportaron una incidencia del 0%–no hay diferencia de síntomas entre niños con o sin una infección confirmada (aquí,aquí). Todos estos estudios fueron entre niños no vacunados. Suponemos que las vacunaciones reducirán el riesgo de COVID persistente entre niños, al igual que estamos viendo con adultos.
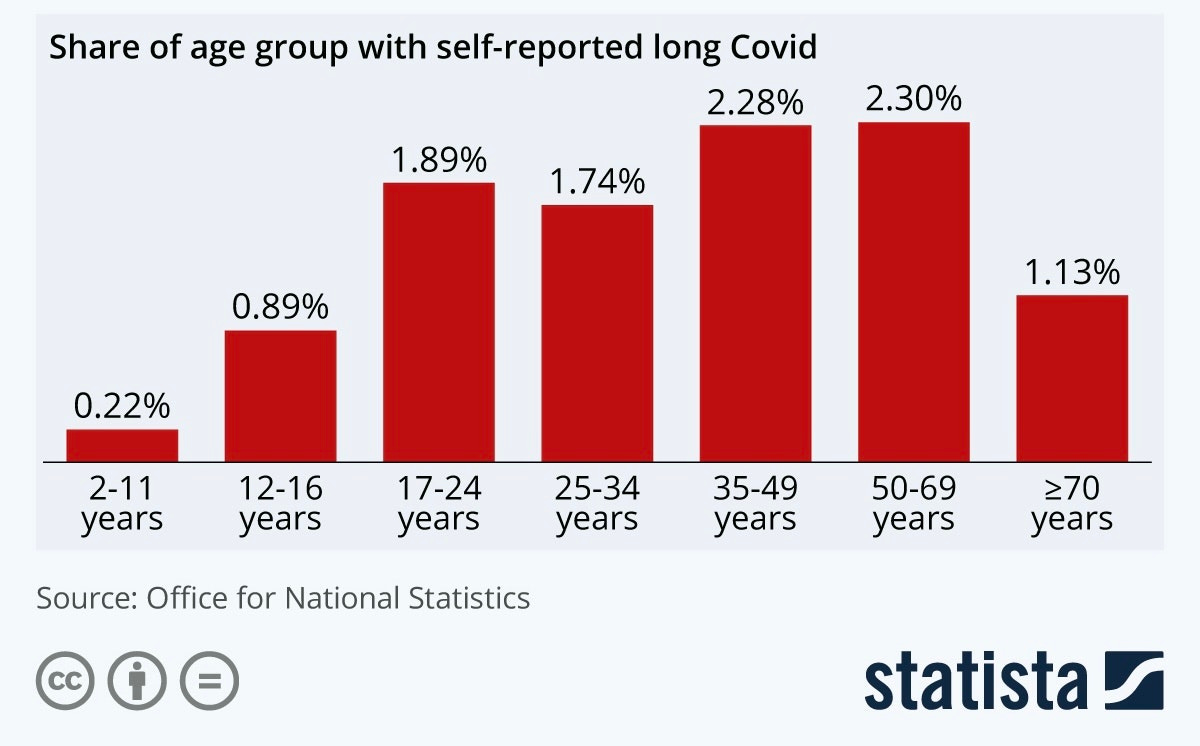
El Reino Unido ha reportado oficialmente que el 1,0% de los de 5-11 años y el 2,7% de los de 11-17 años experimentan síntomas al menos 12 semanas (es importante recalcar que estas estimaciones del Reino Unido son entre todos los niños, no solo los que fueron infectados).
Independientemente de la carga de enfermedad exacta, hay gran consenso de que el COVID persistente es significativamente más bajo entre niños que entre adultos. La comparación del riesgo está muy bien reflejado en el gráfico inferior.
Síntomas
Los síntomas de COVID persistente entre niños son sutilmente diferentes a los de los adultos, pero igualmente muy variados. Un metaanálisis reciente ha encontrado que la fatiga era el síntoma de COVID persistente más frecuentemente reportado por niños, seguido por dolor de cabeza, dolor abdominal, dolores musculares y problemas de concentración.

Un clínico, el Dr.Ian Ferguson, que trata niños en la clínica para COVID persistente de Yale hizo una buena caracterización de los síntomas:
“Lo que tiendo a ver son dolores generalizados y una disminución de la condición física. Puede que me digan: ‘Me duele todo, no me siento bien’. Un niño sano en principio me puede decir, ‘No me siento como para levantarme de la cama por las mañanas’ o tal vez me dicen ‘Solía estar en el equipo de campo a través de mi instituto y ahora bajo la calle andando y tengo que descansar’“
De forma interesante, los síntomas son sorprendentemente diferentes según el género y la edad de los niños. Un estudio reciente encontró que mientras adolescentes varones y niños pequeños no reportaron síntomas de COVID persistente, el 54% de las niñas adolescentes (de edades entre 14 y 18 años) reportaron COVID persistente. De ellas, ⅓ fueron clasificadas como casos moderados o severos. Los síntomas más severos fueron fatiga, reducción de la actividad física y dificultad para respirar, como se observa en el siguiente gráfico.

En el Reino Unido han encontrado una señal diferente en el último informe oficial de COVID persistente. Encontraron que los niños en educación primaria con COVID persistente tenían riesgo de trastornos mentales, sin embargo no encontraron relación entre COVID persistente y trastornos mentales para los niños en educación secundaria.
Desafortunadamente, los síntomas pueden ser debilitantes para aquéllos niños que los presentan. Un estudio encontró que los niños con COVID persistente reportaron 16 o más días enfermos comparado con niños sin COVID persistente (18.2% frente a 11.6%) y 16 o más días de ausencia de la escuela (10.5% frente a 8.2%).
¿Cuánto tiempo duran los síntomas?
Afortunadamente la mayoría de los síntomas duran poco. Los síntomas se van desvaneciendo en los primeros 28 días (vea el gráfico inferior). Otro estudio amplio encontró que el 98.2% de los niños se recuperó de los síntomas en 56 días.

Un grupo en Noruega utilizó una base de datos nacional para valorar el impacto de COVID19 en el uso a largo plazo del sistema sanitario entre 700.000 niños y adolescentes. Este es un abordaje innovador porque no se basa en la autoevaluación. Encontraron que el uso del sistema sanitario aumentaba en las primeras cuatro semanas después de la infección por COVID 19. Sin embargo, después de 12 semanas, el uso del sistema sanitario (atención primaria y especializada) no aumentaba para el grupo de 6-19 años. Había un aumento leve (13%) en uso de servicios de atención primaria para los de 1-5 años que dieron positivo alrededor de las 13 a 24 semanas comparado con participantes de la misma edad que dieron negativo en el test de COVID. Este dato sugiere que los niños en edad preescolar pueden tardar más en recuperarse.

COVID persistente en miembros de la misma familia
Uno de los descubrimientos científicos más interesantes es el del impacto familiar en el COVID persistente. Científicos alemanes estudiaron 341 hogares con al menos una infección confirmada entre mayo y agosto de 2020 (llamado Tiempo 1). El equipo científico contactó con estos hogares 11-12 meses después (llamado Tiempo 2) para valorar COVID persistente. ¿Qué encontraron?
En los hogares donde los padres reportaron síntomas severos durante la infección (Tiempo 1), los niños tenían más probabilidad de reportar COVID19 persistente (Tiempo 2).
El número de síntomas de COVID persistente moderados o severos en una persona en la casa estaba relacionado con el número de síntomas de COVID persistente en otros miembros de la casa (vea el gráfico inferior).

Como apuntan los autores, esta relación puede deberse a varias cosas. Por ejemplo, la misma genética puede predisponer a padres e hijos a enfermedad severa y COVID persistente. Podría deberse también al comportamiento. Por ejemplo, padres que experimentan síntomas más severos puede que estén más al tanto de los síntomas pediátricos relacionados con el COVID. Algunos comportamientos paternos, como el estrés, han demostrado influir los síntomas de los niños en otras tantas enfermedades.
Impacto en enfermedades crónicas
Los estudios de COVID persistente se han enfocado en su mayoría en los síntomas, como dolor de cabeza y fatiga, que pueden reflejar daño por el virus. Pero es muy importante también reconocer el impacto potencial del virus en las enfermedades crónicas, pasados esos 12 meses.
Desde los años 50, los virus se han relacionado directamente con un número de enfermedades crónicas. Es sabido que, por ejemplo, la infección infantil por VRS aumenta las probabilidades de asma en un 30-40% en la primera década de la vida. Entre aquéllos con infección severa por gripe, alrededor del 4% de los niños tienen problemas neurológicos, como convulsiones. Los enterovirus, como el rotavirus y el virus de las paperas, han demostrado capacidad de desencadenar diabetes tipo I entre niños. El síndrome de fatiga crónica, causado por infección viral y desregulación autoinmune, se presenta en el 0.65% de los niños.
Así que, como epidemiólogos, no nos sorprendió ver que en una publicación MMWR (morbidity and mortality weekly report de los CDC) de enero de 2022 se encontrara una conexión entre la infección por SARS-CoV-2 y la diabetes en niños menores de 18 años en los Estados Unidos. Aunque hubo un cierto número de limitaciones en este estudio, hay que reconocer la plausibilidad biológica.
Necesitamos seguir investigando estas señales. Y, quién sabe, quizás la investigación de SARS-CoV-2 también puede dar respuestas a otros síndromes posvirales en niños.
En resumidas cuentas
Afortunadamente el COVID persistente en niños es muy raro. Pero incluso un número muy pequeño se hace grande para una sociedad si el virus afecta a naciones enteras. Realmente necesitamos estudios más estudios rigurosos (con grupos de control e intentos por eliminar sesgos potenciales), para poder precisar la incidencia, entender los mecanismos biológicos y comprender las implicaciones a largo plazo para los niños, al igual que las opciones de tratamiento. Ahora mismo tenemos muchas preguntas, y pocas respuestas sólidas.
Love, YLE