¿Seguimos en emergencia por COVID-19?
El lunes, el Comité de Emergencia de la OMS comunicó que había votado renovar la Emergencia de Salud Pública de Importancia Internacional. Parece que están preparándose para su final en 2023.
Los EE.UU demuestran más confianza en el “final” de la emergencia nacional. El mismo lunes, la Casa Blanca anunció que la darán por terminada a mediados de mayo.
El punto de inflexión está claro en el horizonte, a pesar de la incertidumbre. Esto nos hace plantearnos una pregunta legítima: ¿estamos todavía en una emergencia? ¿qué nos deparará el futuro? ¿qué pasará a continuación?
¿Estamos todavía en una emergencia?
No hay un “nivel de enfermedad” que defina una pandemia o una emergencia. Incluso si hubiera una medida objetiva, la realidad no la determina sólo la epidemiología. Como sociedad, dónde queramos poner a SARS-CoV-2 entre nuestro repertorio de amenazas, es una decisión colectiva–una decisión psicológica, cultural y política. Cada día, consciente o inconscientemente, decidimos cuánto riesgo y sufrimiento estamos dispuestos a aceptar: ¿cuántos se ponen la dosis de recuerdo?, ¿cuántos se ponen mascarilla? ¿cuántos solicitan los test de antígenos gratuitos?¿Cuántas muertes, y de quiénes, estamos dispuestos a aceptar?
Todo esto ha generado un enorme tira y afloja entre científicos, líderes y el público general durante la pandemia: unos tirando hacia la “normalidad” y otros tirando hacia la “urgencia”. Todos los individuos y las sociedades encajan en este espectro. Y la posición que uno tenga puede (y quizás debiera) cambiar con el tiempo.
¿Cómo se ha desarrollado el invierno?
Observar cómo nos ha ido este invierno nos da una buena idea de si estamos aún en una fase de “emergencia” en EE.UU. Hemos pasado dos pruebas principalmente:
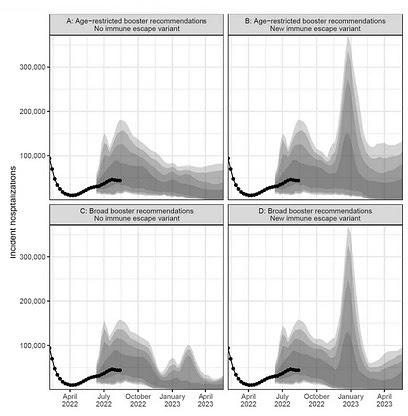
¿Cómo ha aguantado nuestra inmunidad frente a los cambios constantes de Ómicron? Según los distintos modelos de hospitalización de principios del otoño, el invierno de 2022-2023 se ha desarrollado de la mejor forma posible en relación con COVID-19. Incluso en este escenario óptimo, hubo un pico de 48.000 hospitalizaciones.
¿Podrían nuestros sistemas hospitalarios manejar el estrés de un virus novel además de todos los virus respiratorios “normales”? Nunca habíamos visto el impacto de todos ellos a la vez. Además, los trabajadores sanitarios están cada vez más quemados y los hospitales no tienen suficiente personal. Pese a todo ello, han aguantado bien. Los pediatras se estaban ahogando con la ola masiva de VRS. Las urgencias hospitalarias estaban masificadas con gente enferma. Pero una declaración de emergencia de COVID-19 no ayuda necesariamente con nada de esto. Los hospitales no estaban desbordados con adultos gracias a nuestra pared inmunitaria, y estoy cada vez más convencida de que ha habido interacción de virus con virus, ya que no hemos visto a los tres virus alcanzar el pico a la vez.
Dadas las circunstancias anteriores, estoy de acuerdo con que no estamos en una fase de emergencia en Estados Unidos. La declaración de emergencia fue lo apropiado cuando teníamos la esperanza racional de que la transmisión se podía frenar a nivel de población y necesitábamos medidas extremas para prevenir el colapso del sistema sanitario. Ya hemos pasado esa fase. Seguir con la emergencia no sería constructivo dados los sentimientos en el público y la falta de fondos en cualquier caso. Como me dijo un epidemiólogo, “si siempre estamos en emergencia, nada es una emergencia”
¿Qué nos deparará el futuro?
Si terminamos la emergencia, la pregunta siguiente sería: ¿en qué fase estamos?
Yo no creo que estemos en una fase endémica—un estado de predictibilidad. Sí creo que estamos en camino hacia eso, y que COVID-19 con el tiempo llegará a tener un patrón estacional. Pero probablemente esto lleve unos años.
Hasta entonces, estaremos en un espacio extraño entre pandemia y endemia. Los epidemiólogos no tienen un nombre oficial para esta fase. El equipo de la OMS que se dedica al manejo de la gripe probablemente la llamarían “fase de transición”.
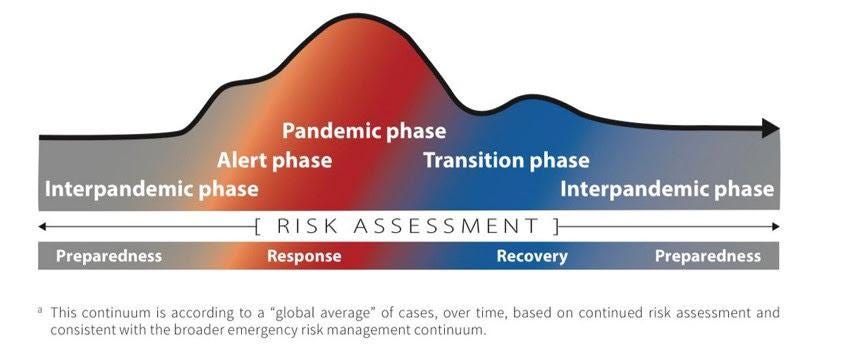
Vamos a seguir viendo al virus fluctuar–mutará, tendremos nuevas olas, la gente seguirá perdiendo trabajo y guardería, y seguirá además siendo hospitalizada y muriendo, especialmente los mayores de 65 e inmunodeprimidos. El final de una emergencia no significa el final de la disrupción o el sufrimiento.
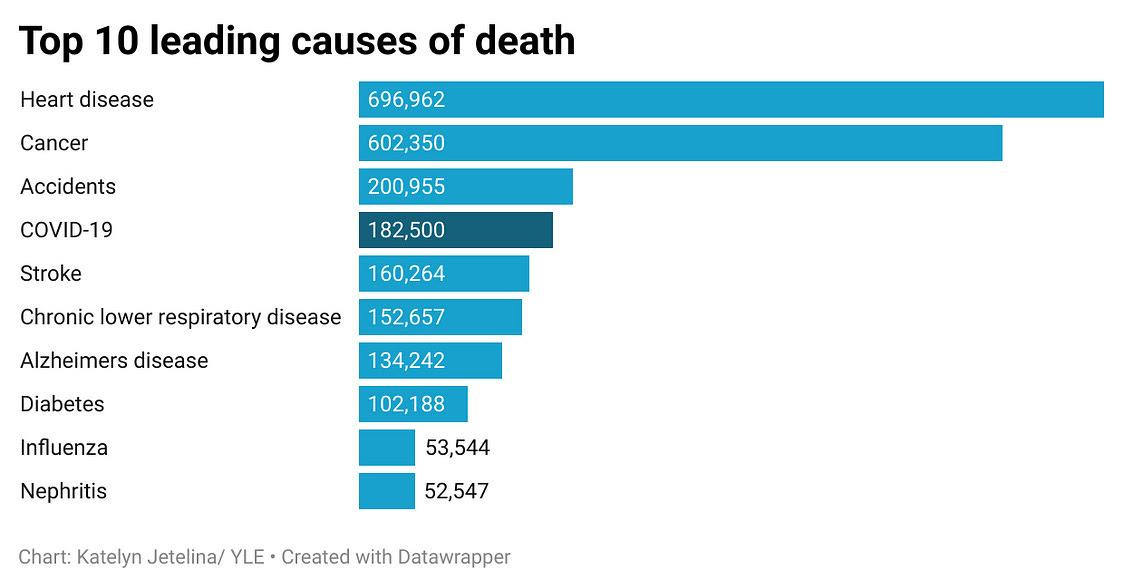
Actualmente, unos 500 estadounidenses mueren cada día por COVID-19, aproximadamente. A este ritmo, SARS-CoV-2 será la cuarta causa principal de muerte en los EE.UU. en 2023–más o menos una amenaza tres veces mayor que la de la gripe.
¿Qué va a pasar a continuación?
Resolver la emergencia de salud pública puede ser complicado. Definitivamente, llevará tiempo (de ahí los tres meses de preaviso). Kaiser Family Foundation ha resumido muy bien las implicaciones:

Además:
Esto no afecta a la Autorización del Uso de Emergencia de las vacunas y los tratamientos por parte de la FDA. Es decir, que seguirán disponibles.
SIN EMBARGO, que se termine la financiación de pruebas diagnósticas y vacunas sí que es motivo importante de preocupación. Una vez que se termine el suministro gratuito, todo se va a privatizar. Pfizer ha anunciado que su vacuna costará 130 dólares por dosis. Los seguros la cubrirán, como hacen con la gripe. Esto, sin lugar a dudas, alimentará aún más las profundas desigualdades en EE.UU. Y además, es parte del problema aún mayor del profundamente defectuoso sistema de mercantilismo farmacéutico que este país no ha tenido el coraje ético de abordar.
Aún falta trabajo por hacer
Lo más importante es que el final de la emergencia no significa que hayamos terminado el trabajo. No hay una enfermedad infecciosa con un impacto mayor o más insidioso a nivel global en mortalidad, morbilidad y sistemas sanitarios que COVID-19.
Como individuos, aún necesitamos vacunarnos. Todavía necesitamos usar pruebas de antígenos. Necesitamos invertir en una mejor filtración y ventilación. Tenemos que proteger a los más vulnerables.
Como trabajadores de salud pública, necesitamos decidir cuál es la estructura mínima que necesitamos de aquí en adelante. Hay que invertir en monitorización de aguas residuales. Tenemos que seguir reportando las hospitalizaciones ( y hacerlo mejor). Tenemos que comprometernos a una comunicación eficaz y transparente. Se necesita innovación en vacunas.
Como sociedad: debemos poner energía real, innovar e invertir en reparar y fortalecer nuestros sistemas sanitarios y de salud pública. Nuestra nueva normalidad no puede ser volver a la normalidad preCOVID. Debemos hacerlo mejor y de forma más inteligente. Esto implica que la noción misma de un sistema sanitario con fines de lucro debe ser arreglado. En salud pública, debemos dejar a un lado las reacciones de alarma y basarnos en la preparación adecuada. Estamos MENOS preparados para la próxima pandemia, dada la pérdida de confianza, la polarización, los círculos de información cambiante y la desinformación.
Tristemente, estoy empezando a ver negación y fantasías. Espero que esto cambie porque seguro que no van a pasar 100 años antes de que la próxima pandemia nos agarre por el cuello.
En resumidas cuentas
El final de la emergencia en Estados Unidos se está acercando. Estoy de acuerdo con la decisión, pero sin duda alguna esto no es el final de COVID-19 ni de las amenazas a la salud pública. De hecho, este fin es el comienzo. Tenemos el talento para hacerlo.
Love, YLE
Su Epidemiólogo Local (YLE) está escrito por la Dra. Katelyn Jetelina, MPH, PhD— doctora en epidemiología y bioestadística, esposa y madre de dos niñas pequeñas. De día, trabaja en un comité de expertos en política sanitaria y por las noches escribe este boletín informativo. Su objetivo principal es “traducir” la ciencia de salud pública, en constante evolución, para que las personas estén bien preparadas para tomar decisiones basadas en datos científicos. Este boletín informativo es gratis gracias al apoyo generoso de los miembros de la comunidad YLE. Para contribuir a este esfuerzo, por favor suscríbase aquí.