El VRS ha vuelto: preguntas frecuentes
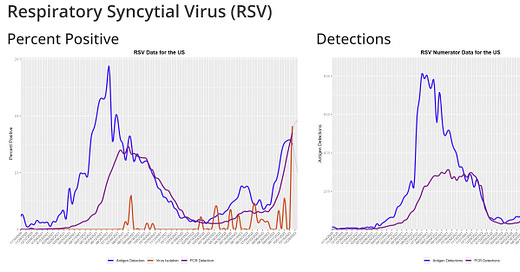
Estamos viendo un tsunami de enfermedades respiratorias, y a su paso, enfermedad severa y hospitales desbordados. Esto se debe sobre todo al VRS (RSV, por sus siglas en inglés), con la gripe ganando terreno. Las infecciones por COVID-19 no han comenzado a subir todavía, pero estamos esperando que ocurra pronto.
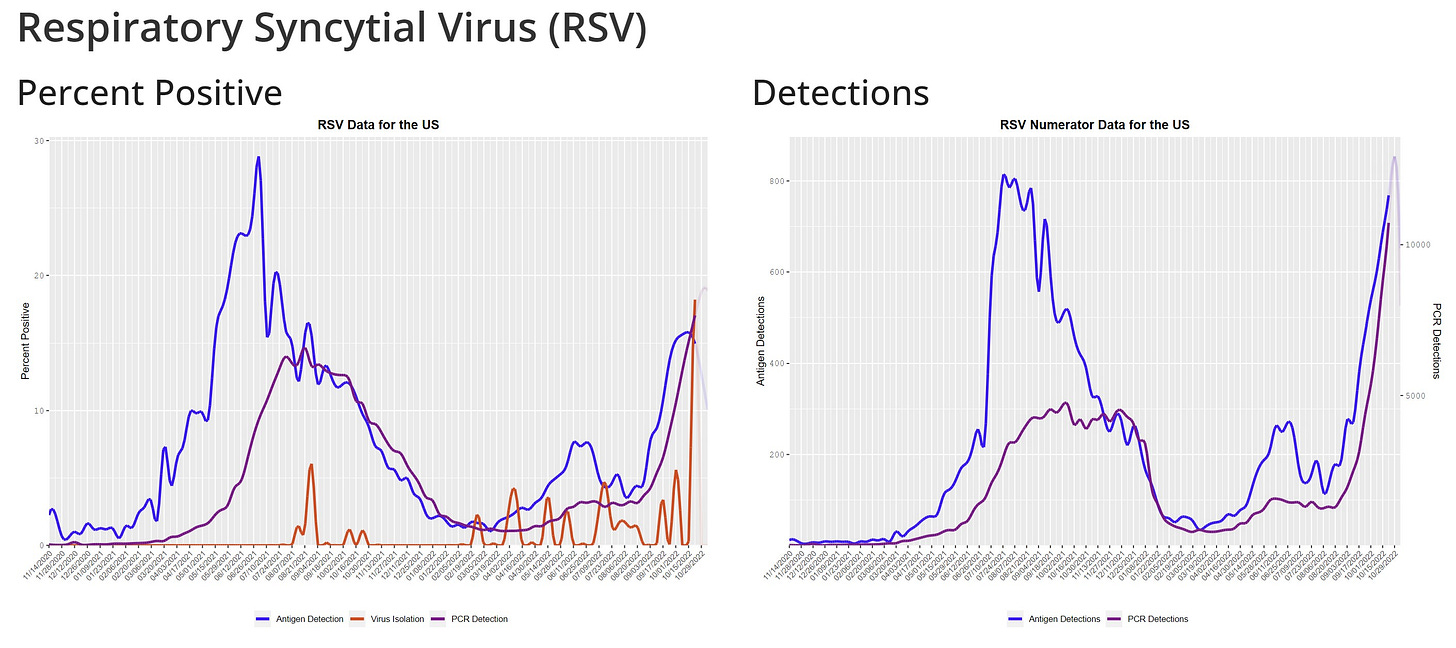
Está afectando de manera especialmente grave a los niños. Las cifras de visitas a urgencias entre los niños de 0-4 años, por ejemplo, son las más altas que se han visto durante toda la pandemia, incluyendo la primera ola de Ómicron el pasado invierno, y los números siguen subiendo.
Esto, naturalmente, está afectando a padres por todo el país. Los últimos datos del Departamento de Trabajo encuentran que las ausencias del trabajo por problemas derivados del cuidado infantil alcanzaron el récord el mes pasado— cifras más altas que en los dos últimos años de pandemia. Así que si se han quedado en casa cuidando de un hijo enfermo, sepan que no son los únicos.

Con la ola de infecciones por VRS llega una ola de preguntas. Aquí tienen lo que sabemos (y lo que no) del VRS.
¿Qué es el VRS?
VRS es el virus respiratorio sincitial. Es un virus ARN, así que muta rápidamente.
Tradicionalmente, el VRS ataca durante el invierno. Sin embargo, la pandemia ha cambiado la dinámica. Durante los primeros dos años de la pandemia, el VRS aumentó durante los meses de verano aunque con tasas más bajas de las habituales. Parece que ahora está volviendo a su patrón rutinario, aunque es algo más temprano si lo comparamos a los años prepandemia.
Una persona infectada puede contagiar, de media, a otras tres personas (R0=3; lo que es mucho menos contagioso que COVID-19 pero más que la gripe). La gente se infecta habitualmente de 4 a 6 días después de estar expuestos y son contagiosos por una semana más o menos. La gente puede ser contagiosa de uno a dos días antes de empezar con síntomas.
El VRS infecta las células de nuestras vías respiratorias. Después de entrar en las células, el sistema inmune envía células para combatirlo, lo que causa la inflamación y los síntomas. Hay dos tipos de vías respiratorias que se pueden infectar:
Las vías respiratorias superiores, donde la infección produce síntomas catarrales, como congestión nasal.
Las vías respiratorias inferiores (como los pulmones), donde la infección produce dificultad para respirar.
¿Cómo se transmite el VRS?
Hay dos vías de transmisión principalmente:
Gotas respiratorias: gotitas de la tos y los estornudos que contienen el virus y que caen al suelo después de desplazarse medio metro (~2 pies).
Fómites: son artículos o superficies (como los juguetes o los barrotes de la cuna) que se han contaminado con el virus.
Con la pandemia, nosotros (los científicos, padres, todos) no podemos evitar creer que los aerosoles (las gotitas que se quedan suspendidas en el aire) tienen mucho que ver también. Hace falta más investigación, ya que los últimos datos son de los años 80. Hay también mucho debate acerca de cuál es el modo de transmisión principal.
¿Quién tiene riesgo?
Cualquiera puede infectarse por VRS, es muy común. De hecho, 1 de cada 4 adultos se infecta cada año. Para los 32 meses de vida, el 100% de los niños tienen anticuerpos frente al VRS. Esto quiere decir que sin una vacuna, es muy probable que tu hijo tenga el VRS en sus primeros años de vida.
La mayor parte de la gente tiene síntomas leves que por lo general parecen un catarro común. Algunas personas (pero no todas) tendrán fiebre.
Sin embargo, el VRS puede producir enfermedad severa principalmente en dos grupos:
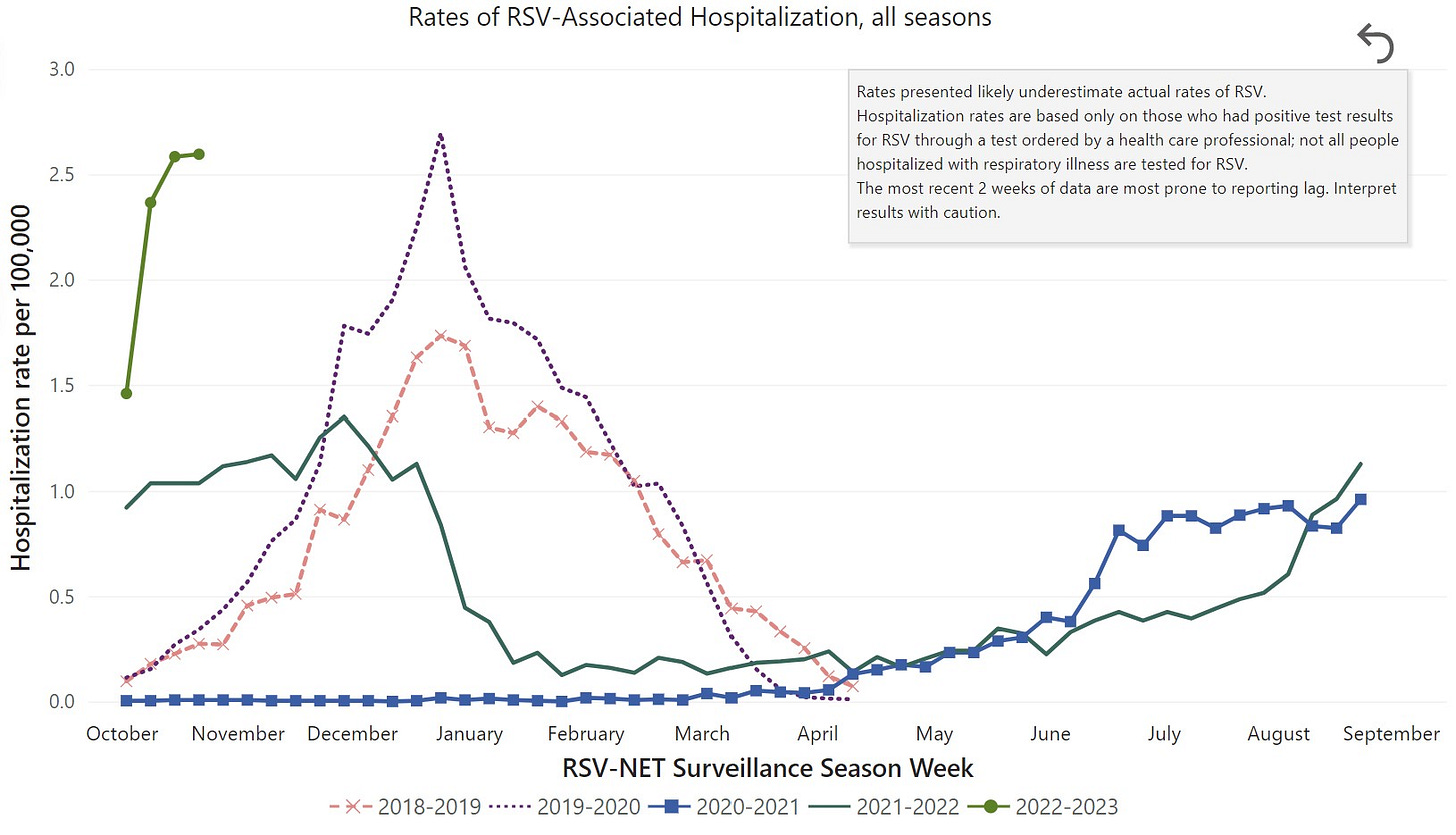
Niños pequeños. 5 de cada 1000 niños por debajo de los cinco años serán hospitalizados. Esta tasa es superior a la de COVID-19 y la gripe. Cuanto más pequeño el niño, más probable es la hospitalización. Esto es porque sus vías respiratorias son tan pequeñas que no pueden dejar pasar mucho aire cuando se inflaman. La estancia media de la hospitalización es de 5 días, con un 7% aproximadamente necesitando el ingreso en UCI. De los niños hospitalizados, la mayoría estaban previamente sanos. Antes de la pandemia, el VRS mataba de 100 a 500 niños menores de 5 años, en Estados Unidos, cada año.
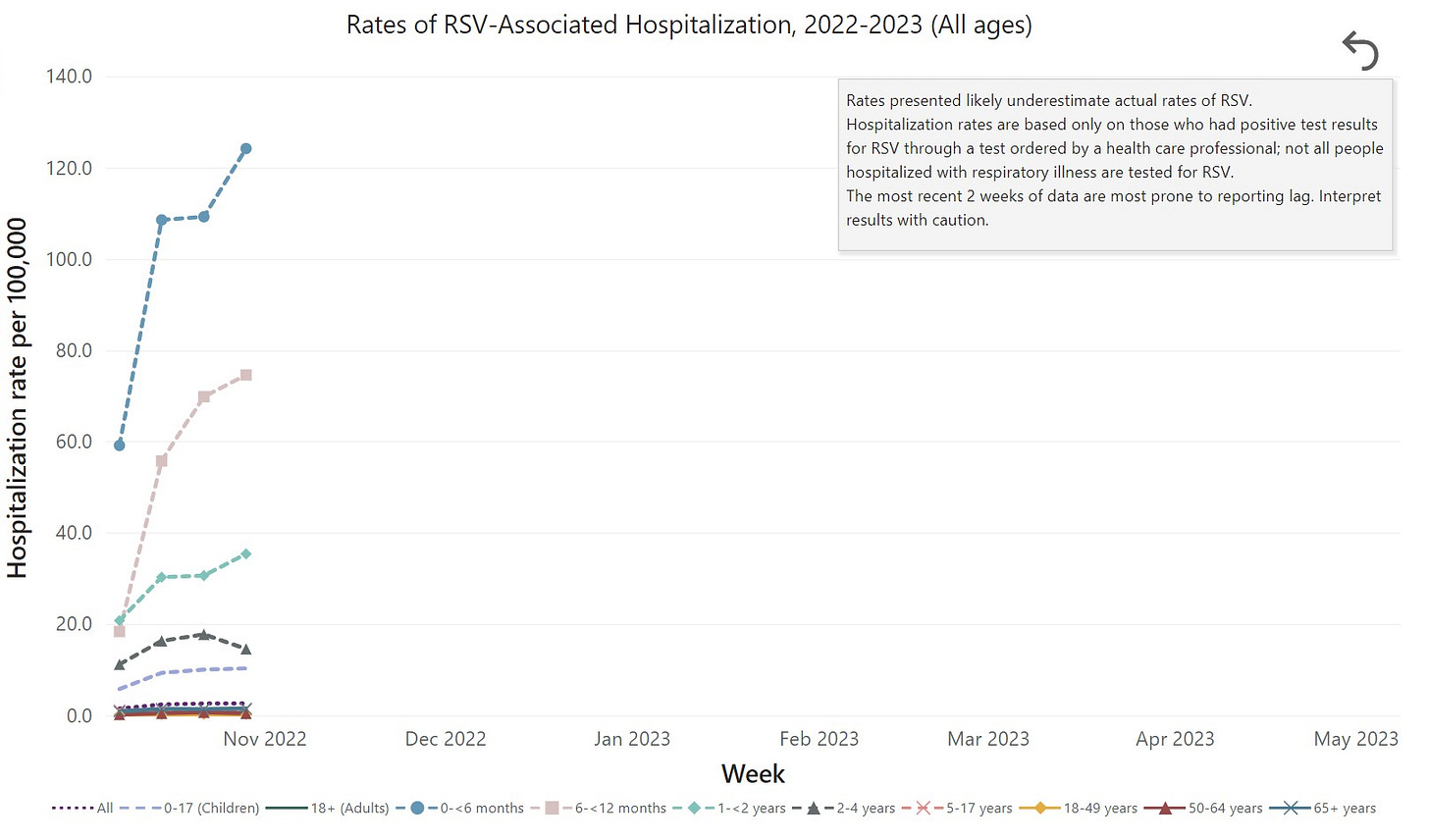
Adultos mayores. Cada año, de 60.000 a 120.000 adultos mayores son hospitalizados en Estados Unidos, y de 6.000 a 10.000 de ellos mueren debido a una infección por VRS. Al igual que COVID-19, el VRS es más grave en los adultos mayores porque sus sistemas inmunes son más débiles, y porque es más probable que tengan enfermedades de base, como problemas de corazón o pulmonares.
¿Hay un test para VRS?
Sí, hay test de antígenos y PCR para VRS. (Los test de antígenos funcionan mejor en niños que en adultos). Pero los test necesitan que un laboratorio procese los resultados.
Hay un test para hacer en casa que puede diferenciar entre gripe, VRS, y COVID-19, pero necesita enviarse por correo a un laboratorio para obtener los resultados.
¿Hay tratamiento?
No hay una medicación específica para tratar el VRS. El único tratamiento es aliviar los síntomas (por ejemplo, dar oxígeno en el hospital).
Se está trabajando en obtener antivirales, pero al igual que pasa con COVID-19, son muy difíciles de hacer. Sin embargo, hay un fármaco llamado nirsevimab, hecho por AstraZeneca, que ha tenido muy buenos resultados en la Fase III de los ensayos clínicos, en bebés. Puede que la FDA lo apruebe pronto.
También tenemos anticuerpos monoclonales. Es un fármaco llamado Synagis. No es una vacuna, es una inyección una vez al mes durante la temporada de VRS. Al inyectar anticuerpos de manera proactiva, el riesgo de infección pulmonar severa baja. Esta medicación es carísima y hay un suministro limitado, así que se reserva para las personas con mayor riesgo.
¿Cuánto tiempo dura la protección por una infección?
Lamentablemente, no mucho. El VRS es muy bueno evadiendo la inmunidad. Esto quiere decir que tanto niños como adultos pueden contagiarse de VRS muchas veces, incluso durante la misma estación.
Hay un estudio fantástico que hizo seguimiento de niños en el tiempo y encontró que la severidad de la infección no disminuía hasta que los niños se había infectado al menos tres veces. Sin embargo, después de la exposición inicial, las infecciones repetidas son menos severas en los adultos ( antes de llegar a adultos mayores).
¿Por qué no tenemos una vacuna?
Dos razones:
Tuvimos un ensayo clínico de una vacuna en los años 60 que fue un desastre. Los niños que se vacunaron tuvieron más riesgo de enfermedad severa que aquéllos no vacunados. Murieron dos niños. Los científicos averiguaron después cuál era el problema (llamado mejora dependiente de anticuerpos, o ADE por sus siglas en inglés).
La “llave” del virus que le permite entrar en nuestras células ha sido tradicionalmente un blanco difícil para una vacuna.
Pero hay buenas noticias. En 2013 se produjo un avance que permitió averiguar cómo crear una vacuna segura y eficaz. El mes pasado, obtuvimos los resultados de los ensayos clínicos de Pfizer de una vacuna de VRS bivalente (contra dos variantes), basada en proteínas (no ARNm) probada en mujeres embarazadas. La vacuna fue segura y dio lugar a la producción de anticuerpos que pasaron la placenta. Pfizer encontró una eficacia alta frente la enfermedad severa de los bebés desde el nacimiento hasta los primeros 90 días de vida (81.8%) y hasta los 6 meses(69.4%). Pfizer va a solicitar la aprobación de la FDA para finales de año. Si se aprueba, será la primera vacuna contra el VRS y un punto de inflexión para la infección de VRS.
También hay buenas noticias acerca de una vacuna VRS para adultos mayores de dos fabricantes (GSK y Pfizer): 82% de eficacia para GSK y 86% para Pfizer.
¿Deuda inmunitaria?
Estas dos palabras han estado dando vueltas en los círculos de padres y dando lugar a debates tan agitados como los de la pandemia. Para ser clara, la “deuda inmunitaria” no tiene una definición oficial y significa muchas cosas distintas para mucha gente. Aquí tienen mi perspectiva epidemiológica.
La pandemia ha retrasado las primeras infecciones de virus comunes, como el VRS, por los confinamientos, la distancia social, el uso de mascarillas, etc. Salvamos miles de vidas haciendo uso de estas herramientas hasta que obtuvimos una vacuna para COVID-19. Fue la decisión correcta. Sin embargo, eso produjo un efecto a nivel de población de retraso en la adquisición de virus comunes, que los estamos viendo ahora. Siempre esperábamos este resurgimiento. Este resurgimiento NO está causado por la vacuna de COVID-19 (como insinúa la desinformación).
Aunque todavía hay cosas que no sabemos. ¿Podría una infección previa por COVID-19 tener un efecto en el sistema inmune de los niños? Quizás, pero no tenemos evidencia en este sentido tampoco. Todo esto necesita estudiarse cuidadosamente.
En resumidas cuentas
La situación actual no es buena ni para niños ni para adultos mayores. No es buena para los hospitales. Ni para los cuidadores. Usted puede ayudar a la gente de su alrededor. Haga las mismas cosas que con COVID-19—quédese en casa mientras esté enfermo y lleve mascarilla en público. Lave manos y juguetes—esto ayudará con VRS. Tampoco deje que la gente bese a su bebé.
Este brote de VRS refuerza la necesidad de reducir la carga de virus comunes también, que pasan una gran factura en nuestra sociedad.
Love, YLE
Tu Epidemiólogo Local (YLE) está escrito por la Dra. Katelyn Jetelina, MPH, PhD— doctora en epidemiología y bioestadística, esposa y madre de dos niñas pequeñas. De día, trabaja en un comité de expertos en política sanitaria y por las noches escribe este boletín informativo. Su objetivo principal es “traducir” la ciencia de salud pública, en constante evolución, para que las personas estén bien preparadas para tomar decisiones basadas en datos científicos. Este boletín informativo es gratis gracias al apoyo generoso de los miembros de la comunidad YLE. Para contribuir a este esfuerzo, por favor suscríbase aquí.